Capitolo del Manuale per Operatori di Sanità Pubblica “Governare l’Assistenza Primaria”
Autori: Gianfranco Damiani, Giulia Silvestrini, Modesta Visca, Mariadonata Bellentani
Indice del capitolo:
- Definizione di Assistenza Primaria
- Sviluppo storico dell’Assistenza Primaria
- Assistenza Primaria e Cure Primarie
- Gli elementi che caratterizzano l’Assistenza Primaria nell’attuale quadro epidemiologico e di sviluppo dei servizi
- Strumenti per una Governance dell’Assistenza Primaria
- Acronimi
- Bibliografia
- Spazio discussione
Definizione di Assistenza Primaria
Negli ultimi decenni in Italia e in molti Paesi del mondo sono in corso modificazioni sostanziali che riguardano gli andamenti demografici ed epidemiologici con ricadute importanti sulla definizione dei bisogni di salute di individui e popolazione.
In particolare stiamo assistendo ad una costante diminuzione della natalità: dal 1950 ad oggi, ad esempio, il numero atteso di figli per ogni donna nel corso della vita è sceso da sei a tre. Ciò si associa ad una diminuzione della mortalità generale, dovuta ai progressi raggiunti in ambito sanitario, tra cui il miglioramento delle condizioni igienico-sanitarie e interventi di Sanità Pubblica sempre più ampi, mirati ed efficaci, che hanno permesso di ridurre in maniera rilevante sia la mortalità infantile che quella in età adulta. Un ruolo fondamentale in questa transizione epidemiologica è stato svolto dal maggior controllo ottenuto nei confronti delle malattie infettive e dall’affinamento delle misure preventive nei confronti delle stesse.
Tra le implicazioni più importanti di queste trasformazioni vi è il progressivo invecchiamento della popolazione e l’aumento sia dell’incidenza, sia della prevalenza, delle patologie croniche dette anche “non trasmissibili” o “non comunicabili”. Secondo le proiezioni dell’Organizzazione Mondiale della Sanità, il numero totale annuo di decessi per malattie croniche aumenterà fino a 55 milioni entro il 2030. In Europa, nel 2005, le malattie croniche hanno causato la perdita di 115,34 milioni di DAILY. Il primato di questa perdita spetta alle malattie cardiovascolari (34,42 milioni di DAILY), seguite dalle malattie neuropsichiatriche (29,37 milioni) e dai tumori (17,03 milioni). La situazione non differisce in Italia: secondo dati ISTAT, il 38,6% dei residenti dichiara di essere affetto da almeno una delle principali patologie croniche. Tali fenomeni, associati alla riduzione della morbilità generale da patologie infettive, modificano profondamente i bisogni di salute della popolazione cui il sistema sanitario è chiamato a far fronte.
In questo panorama, anche la definizione di salute proposta nel 1948 dall’OMS, che considera la salute come “uno stato di completo benessere fisico, mentale e sociale e non consiste soltanto in un’assenza di malattia o di infermità”, nonostante sia ancora considerata la definizione ufficiale per la comunità internazionale, risulta per molti aspetti superata. A questa definizione va riconosciuto il merito di aver portato in primo piano il ruolo, ormai ampiamente confermato dalla letteratura, di molteplici fattori nella generazione della salute, quali le caratteristiche dell’ambiente in cui viviamo e della rete sociale, i fattori genetici, le risorse economiche, il livello d’istruzione, oltre ad aspetti più comunemente chiamati in causa quali l’accesso e l’utilizzo dei servizi sanitari. Tutti questi fattori prendono il nome di determinanti di salute.
Sulla base del ruolo che viene riconosciuto a ciascun determinante nel definire lo stato di salute di un individuo, possono essere identificati diversi modelli esplicativi più o meno evoluti e supportati da evidenze. Nonostante alcune differenze dovute ai determinanti chiamati in causa nel condizionare la salute e la malattia e nelle relazioni tra questi, ciò che accomuna tutti i modelli è il ruolo non dominante che viene ricoperto dall’assistenza sanitaria soprattutto quando centrata sull’ospedale come luogo di erogazione e sul “qui e ora” come modalità di risposta al bisogno di salute. Il passaggio ad una assistenza più centrata su bisogni di salute complessi e che richiedono assistenza di lungo periodo, implica che il sistema di offerta sanitaria e sociosanitaria sviluppi elementi che facilitino l’integrazione dei servizi sul paziente determinando trattamenti coordinati e continui nel tempo, orientati al soddisfacimento di bisogni di salute individuali e complessi, cioè variamente articolati sulla base della combinazione di diverse modalità con cui si presentano nel soggetto le variabili legate agli stili di vita e quelle demografiche, cliniche, assistenziali e sociali. Tutto questo è possibile ripensando il sistema dalle fondamenta e valorizzando elementi specifici quali il self management del paziente e i relativi approcci per il suo sostegno e sviluppo, il lavoro in team multi-professionali e multidisciplinari da parte dei professionisti della salute e la funzione di coordinamento organizzativo del case management.
Un’assistenza in grado di rispondere a ciò necessita inoltre di strumenti per la determinazione quantitativa dei bisogni di salute, delle popolazioni a rischio e dei determinanti negativi, rappresentati a livello di Paese, Regione e di comunità locale che vive in una determinata area geografica.
Di qui la necessità di puntare sullo sviluppo di un modello centrato sull’Assistenza Primaria (Primary Health Care – PHC) che si esplicita nella responsabilità che un sistema sanitario ha di promuovere salute e garantire interventi appropriati e sostenibili dal punto di vista economico, sociale ed ambientale, nei confronti degli assistiti di una determinata giurisdizione geopolitica che presentano specifici bisogni di salute. Questi assistiti sono caratterizzati dalla necessità sia di interventi mirati a ridurre l’esposizione a specifici fattori di rischio che di trattamenti per condizioni acute e croniche più frequenti e/o che richiedono interventi a minor complessità specialistica, tecnico strumentale e a maggior necessità di presa in carico (intesa come garanzia di accesso, integrazione di servizi e continuità assistenziale).
In questa definizione emergono due aspetti essenziali caratterizzanti un modello di Assistenza Primaria-PHC: l’approccio di sistema e l’attenzione imprescindibile ai determinanti di salute dell’intera comunità.
Con il termine Primary Care (PC) si caratterizza invece l’offerta dei servizi socio-sanitari, definita da Guzzanti nel 1985 come “[…] il complesso delle attività e delle prestazioni sanitarie e sociosanitarie dirette alla prevenzione, al trattamento delle malattie e degli incidenti di più larga diffusione e di minore gravità e delle malattie e disabilità ad andamento cronico, quando non necessitano di prestazioni specialistiche di particolare complessità clinica e tecnologica”.
Dalle definizioni riportate emerge come l’Assistenza Primaria – PHC sia un approccio alla salute fornito da un sistema sanitario che pone attenzione alla presa in carico dell’intera comunità e racchiude in sé aspetti di politica sanitaria e organizzazione dei sistemi sanitari. Tale approccio prevede la creazione delle condizioni di presa in carico, indirizzo unitario tra livelli assistenziali diversi e garanzia della continuità assistenziale per la tutela della salute (stewardship – governance pubblica), nelle quali i medici e non medici che si occupano di Primary Care possono operare.
Inoltre, l’Assistenza Primaria – PHC si rivolge principalmente a quattro target di assistiti, differenziati secondo macro-aree di bisogno clinico-assistenziale e che sono variamente rappresentati nelle diverse fasi della vita (età pediatrica, età adulta, terza età) in una prospettiva temporale e con eventuali differenze legate al genere:
- assistito sano o apparentemente sano, sul quale si può intervenire tramite programmi di educazione e promozione della salute e prevenzione attiva;
- il paziente “indifferenziato”, ovvero colui che manifesta per la prima volta una condizione per la quale non è ancora classificabile per disturbo o patologia; è questo paziente che non trovando risposte organizzate si rivolge in maniera impropria al sistema di emergenza-urgenza.
- il paziente cronico o multi-cronico autosufficiente;
- il paziente non autosufficiente e/o fragile.
Le funzioni proprie di tale modello concettuale di sistema di Assistenza Primaria- PHC sono di seguito riportate e riguardano rispettivamente:
- accessibilità all’assistenza (accessibility) che si traduce in facilità di accesso al primo contatto, prossimità dei servizi all’utenza, orari di impegno dei diversi attori del team di assistenza e gestione delle liste d’attesa;
- assistenza del paziente condotta in maniera sistemica (comprehensiveness), tenendo in considerazione le interdipendenze dei fattori bio-psico-sociali sullo stato di salute dell’individuo piuttosto che segni e sintomi specifici di organi o apparati;
- integrazione (coordination) tra i diversi attori coinvolti del sistema;
- continuità temporale (continuity/longitudinality) dell’assistenza;
- rendicontazione periodica (accountability) da parte degli attori istituzionali e professionali su processi e risultati dell’assistenza fornita per il miglioramento continuo di competenze e servizi offerti, e la corretta informazione agli assistiti per permettere loro di effettuare scelte informate.
Infine, il sistema di Assistenza Primaria – PHC possiede determinate caratteristiche intrinseche che fanno sì che possa essere considerato come un sistema adattativo complesso, inteso come insieme di attori autonomi nella loro azione in modo da non essere sempre totalmente prevedibili e le cui azioni sono interconnesse e tali da influenzarsi a vicenda. Pertanto, l’Assistenza Primaria – PHC, caratterizzata nella sua complessità da una molteplicità di relazioni multiprofessionali, multidisciplinari e multisettoriali, può essere analizzata in termini di rete di relazioni sia a livello territoriale che tra il territorio e l’ospedale.
Sviluppo storico dell’Assistenza Primaria
Il percorso che ha condotto alla definizione di Assistenza Primaria – PHC, così come espressa nel paragrafo precedente, è costituito da diverse tappe fondamentali.
Le origini si collocano nei primi anni del ‘900. Infatti, nel 1920, Lord Dawson, capo della British Army’s Medical Services, introdusse il termine Primary Care all’interno di una relazione nella quale descriveva il Sistema Sanitario Nazionale Inglese, focalizzando l’attenzione, esclusivamente, sul ruolo di erogazione dei servizi sanitari. L’assistenza sanitaria veniva fornita in centri di Assistenza Primaria, definiti Primary Health Centre, dove si realizzava il primo contatto assistenziale con il nuovo paziente, a cui venivano erogati servizi di cura e di medicina preventiva, ad opera di medici di medicina generale (MMG). Per il trattamento di casi più complessi, vi erano i Secondary Health Centre. Mentre gli aspetti formativi venivano espletati presso i cosiddetti Teaching Hospital, con annesse scuole mediche, con competenza sulle patologie di maggiore importanza e sull’addestramento dei futuri medici.
Negli anni ‘50, grazie al contributo di Kark (1952), si sviluppa la Community-Oriented Primary Care ed entrano a far parte del concetto di Primary Care, oltre al primo contatto indirizzato sul destinatario individuale, anche gli interventi di medicina preventiva e di promozione della salute su destinatario comunitario, con un ruolo sempre maggiore dell’epidemiologia, tanto nella fase di rilevazione dei bisogni di salute, quanto nella valutazione degli interventi.
Il temine Primary Health Care appare per la prima volta in un fascicolo della rivista Contact, pubblicata dalla Christian Medical Commission nel 1970, ponendo attenzione non solo ad aspetti connessi all’offerta dei servizi, ma, anche, a quelli organizzativi, quali l’integrazione tra professionisti ed assistiti. Tale approccio innovativo viene declinato ulteriormente grazie al lavoro di Mahler, Direttore Generale del World Health Organization dal 1973 al 1988, che culmina nella Dichiarazione Universale di Alma-Ata del 1978 nella quale è esplicitato il modello concettuale dell’Assistenza Primaria basato sui seguenti principi:
- accessibilità ed equità dei servizi offerti;
- centralità dei bisogni delle popolazioni;
- utilizzo “cost effective” ed appropriato delle tecnologie e dei servizi;
- integrazione dei diversi livelli di assistenza (primaria, secondaria e terziaria);
- coinvolgimento dell’assistito e della comunità nel progetto assistenziale;
- collaborazione tra i diversi settori, sanitari e non.
Nello stesso anno l’Institute of Medicine individua le cinque funzioni proprie di un sistema di Assistenza Primaria elencate in precedenza: accessibility, comprehensiveness, coordination, continuity/longitudinality, accountability.
Successivamente, Barbara Starfield riprende tali principi sottolineando la specificità dei primi quattro principi, mentre l’accountability viene ritenuta una caratteristica di tutto il sistema sanitario, e non solo dell’Assistenza Primaria.
Dal 1978 sarà necessario attendere il 2008, con la “Carta di Tallin”, per riconoscere che il modello concettuale della Assistenza Primaria – PHC suggerito nella Dichiarazione di Alma-Ata è necessario ed applicabile non solo per i Paesi in via di sviluppo, ma anche per i Paesi economicamente più avanzati.
Oggi vi è un accordo generale sul ruolo, confermato dalla conferenza di Almaty del 2008, dell’Assistenza Primaria – PHC come chiave di volta verso uno sviluppo dei Sistemi Sanitari, anche grazie alle numerose evidenze scientifiche che mostrano come i Paesi che basano l’allocazione delle risorse sui bisogni di salute, piuttosto che sulla domanda di assistenza, mettendo in atto un’assistenza centrata sulla persona, e non sui singoli episodi di trattamento, attuando logiche e strumenti di Assistenza Primaria – PHC, presentano outcome di salute migliori, minori disparità in termini sanitari e minori costi complessivi per l’assistenza. Per questo motivo, gli investimenti e le riforme sul tema da parte sia dei governi che delle agenzie internazionali, come la World Bank e la WHO, sono in crescente aumento.
La WHO nel Report “Now more than ever” pubblicato nel 2008 considera il rafforzamento di sistemi di Assistenza Primaria – PHC e la loro diffusione quale caratteristica indispensabile di Sistemi Sanitari efficienti. Inoltre, la letteratura scientifica mostra come Sistemi Sanitari fortemente orientati verso modelli di Assistenza Primaria-PHC siano in grado di migliorare lo stato di salute di tutta la popolazione riducendo le diseguaglianze attraverso un’azione mirata sui determinanti di salute, con interventi pesati in relazione alle condizioni degli assistiti e tramite un’offerta di servizi adeguata ai bisogni rilevati.
L’Assistenza Primaria – PHC continua a rappresentare il caposaldo nella strategia proposta nel 2013 in Salute 2020 (un quadro di azioni ed indicazioni strategiche finalizzate a migliorare la salute e il benessere all’interno della Regione Europea della WHO) anche per i Sistemi Sanitari del XXI secolo, potendo rispondere alle attuali esigenze favorendo lo sviluppo di partenariati ed incoraggiando le persone a partecipare in modo nuovo al proprio percorso di cura e a tutelare maggiormente la propria salute.
A ribadire l’attualità e l’importanza di un approccio basato sull’Assistenza Primaria-PHC è stato il parere preliminare rilasciato nel febbraio 2014, su richiesta della Commissione europea e dell’Expert Panel on Effective Ways of Investing in Health, al fine di definire un quadro di riferimento in materia di Assistenza Primaria-PHC, con particolare attenzione ai sistemi di finanziamento. Ancora più recente è la conclusione riportata nel documento commissionato dall’European Observatory on Health Systems and Policies della WHO dove si mostra come sistemi di Assistenza Primaria ben sviluppati abbiano effetti positivi sull’intero sistema sanitario. Inoltre sistemi con un forte livello di Assistenza Primaria-PHC si sono mostrati in grado di migliorare la salute della popolazione, ridurre le ospedalizzazioni evitabili e le disuguaglianze di salute, mentre per quanto riguarda i costi, le evidenze restano contrastanti. Lo stesso documento, nell’ambito di una rassegna sulle caratteristiche dei diversi sistemi di Assistenza Primaria-PHC in Europa, rileva come vi sia un considerevole livello di coerenza tra i diversi Paesi, nonostante alcuni elementi distintivi. Tra gli aspetti trasversali ai diversi modelli vi è il ruolo del MMG quale punto di ingresso nel sistema di offerta di PC, coordinatore dell’assistenza e garante dell’universalità di accesso al sistema di Assistenza Primaria-PHC.
Al contempo, al fine di evidenziarne le differenze, viene proposta una suddivisione dei diversi tipi di organizzazione del sistema di Assistenza Primaria-PHC di seguito riportata:
- Modello definito “Public Hierarchical Normative Model”, in cui l’Assistenza Primaria-PHC ha un ruolo centrale nel sistema sanitario ed è gestita direttamente dallo Stato. Tali sistemi prevedono che l’erogazione dei servizi sia governata a livello statale e/o sue articolazioni e sia offerta da team multidisciplinari con MMG in rapporto dipendente. Esempi di questo modello si rilevano in Finlandia, Portogallo, Spagna e Svezia.
- Modello definito “Professional Hierarchical Gatekeeper Model” dove i MMG rappresentano il perno di tutto il sistema e solitamente hanno il ruolo di gatekeeper. In questo modello i professionisti che erogano l’Assistenza Primaria-PHC sono responsabili del management delle risorse utilizzate per l’assistenza e il sistema di remunerazione è prevalentemente misto (quota capitaria e pagamento a prestazione). È presente nei Paesi Bassi, Danimarca, Slovenia, Polonia e Regno Unito.
- Modello definito “Free Professional Non-Hierarchical Model” in cui i professionisti organizzano in maniera indipendente l’erogazione dell’Assistenza Primaria senza una esplicita regolazione da parte dello Stato e/o sue articolazioni ed è presente una forte rappresentanza della medicina specialistica. Tale modello pone enfasi sull’autonomia del paziente e del professionista. Esempi di questo modello sono presenti in Austria, Francia, Belgio, Germania e Svizzera.
Infine, ci sono Paesi, come l’Italia, in cui le indicazioni sono fornite a livello centrale e vi è una forte volontà di organizzare l’Assistenza Primaria-PHC a livello regionale, mentre i MMG sono liberi professionisti convenzionati con il Sistema Sanitario Nazionale e pagati principalmente con quota capitaria. Pertanto ad oggi le evidenze mostrano un incremento di valore per i sistemi sanitari che applicano forti modelli di Assistenza Primaria-PHC, anche se è fondamentale sottolineare la necessità di effettuare valutazioni contesto-specifiche. Il tutto in una visione che potrebbe riassumersi con la frase “Thinking globally, acting locally” dove per pensiero globale ci si riferisce alla necessità di ricondurre qualsiasi azione alla comunità in cui si opera, con gli specifici bisogni, promuovendone la partecipazione e supportandola nell’individuare le migliori soluzioni. L’agire a livello locale, invece, prevede lo sviluppo di priorità e la realizzazione di interventi tarati sugli specifici contesti di azione. Risulta pertanto essenziale, nell’adottare strategie o modelli da altri Paesi, effettuare specifiche ricalibrazioni per adeguarli al contesto. Inoltre si rileva come in molti Paesi manchi ancora un chiaro equilibrio tra istanze di regolamentazione a livello dell’intero sistema e istanze di decentramento a livello locale che in alcuni casi tendono a prevalere. Ciò se da una parte aumenta la responsività del sistema di Assistenza Primaria-PHC a livello regionale e locale, dall’altra, in assenza di una governance centralizzata, può condurre a disuguaglianze importanti nell’accesso, nel finanziamento e nella qualità dell’assistenza erogata.
Assistenza Primaria-PHC e Cure Primarie-PC
Nel paragrafo precedente è stata distinta l’Assistenza Primaria-PHC dalle Cure Primarie Primary Care-PC, dove per PC si intende il livello di offerta dei servizi propri dell’Assistenza Primaria – PHC, nel quale si sottolinea principalmente la componente erogativa. Questa deve essere letta in una accezione ben più ampia di quella del termine Cure Primarie, ad oggi traduzione più diffusa di PC in Italia. Le Cure Primarie, infatti, sono essenzialmente riconducibili a quella che comunemente nel nostro Paese viene chiamata medicina territoriale, cioè l’insieme di prestazioni e attività, soprattutto cliniche, proprie del primo livello di assistenza che vengono prevalentemente erogate da medici (Medical care) siano essi MMG, Pediatri di Libera Scelta, Medici di Continuità Assistenziale e Specialisti ambulatoriali, ma anche da altri professionisti socio-sanitari (non Medical care).
Il termine Cure Primarie, nell’accezione specifica del termine cure, spinge pertanto a concentrarsi su aspetti tipici della medicina del territorio ponendo l’accento soprattutto sulla dimensione diagnostico-terapeutica dell’assistenza, che si costituisce di una serie di azioni e prestazioni che hanno come fine ultimo la cura di una o più condizioni patologiche. Ciò rischia di tralasciare le valenze di prevenzione e l’attenzione ad una ricomposizione tra elementi clinico assistenziali e determinanti sanitari e non sanitari di salute (funzione di comprehensiveness), da leggere anche in chiave di progressione temporale (funzione di longitudinality). Tali aspetti sono invece inclusi nel termine anglosassone PC e si esplicano nel complesso delle attività e delle prestazioni sanitarie e sociosanitarie dirette alla promozione della salute e prevenzione, all’assistenza del paziente cronico e/o fragile e/o non autosufficiente e della sua famiglia e/o caregiver, sia essa erogata a domicilio o in strutture semi-residenziali o residenziali. A questo proposito sarebbe più appropriato abbandonare progressivamente il termine Cure primarie e parlare di componente erogativa dell’Assistenza Primaria, la quale può essere orientata sia alla gestione puntiforme di prestazioni prevalentemente curative sulla base della richiesta del paziente sia alla ricomposizione unitaria di una serie di interventi in un unico processo. Tale processo prevede una fase di valutazione multidimensionale, multiprofessionale e multidisciplinare di ciascun assistito al fine di ricondurlo a specifiche categorie di bisogno individuate nell’ambito dei programmi di comunità sviluppati a livello di governance di sistema, e che predefiniscano interventi per una durata sufficiente da garantire la realizzazione di assistenza intermedia o di lunga durata, da realizzarsi attraverso il coordinamento di team multiprofessionali. Per le ragioni sopra enunciate nei paragrafi successivi del presente capitolo, il termine Assistenza Primaria verrà usato in riferimento alla PHC, mentre per riferirsi alla PC si parlerà di componente erogativa dell’Assistenza Primaria.
Gli elementi che caratterizzano l’Assistenza Primaria nell’attuale quadro epidemiologico e di sviluppo dei servizi
Come già accennato all’inizio del capitolo, stiamo assistendo ad un progressivo invecchiamento della popolazione. In Europa dal 1980 al 2010 l’aspettativa di vita è aumentata di 5 anni raggiungendo una media di 76 anni, con differenze da Paese a Paese che variano dai 68 ai 72 anni, e tra maschi e femmine dai 72 anni (in media) per i primi agli 80 (in media) per le seconde. Le ragioni di questo andamento risiedono in diversi, importanti e progressivi cambiamenti che hanno investito, anche se in misura differente, tutti i Paesi del mondo. Considerando le patologie croniche, inoltre, non è più possibile riferirsi esclusivamente alle malattie non trasmissibili, ma è necessario ricorrere alla più ampia definizione fornita dalla WHO di “patologie di lunga durata e lenta progressione”. Le patologie croniche si distinguono, quindi, per essere problemi di salute che richiedono una gestione dell’assistenza continuativa per un periodo che può andare da anni ad interi decenni. La lunga durata nel tempo di condizioni di cronicità ha determinato un aumento della prevalenza di condizioni di poli-patologia o multi-cronicità. Con multicronicità ci si riferisce sia ad individui in cui due o più malattie co-esistono in maniera indipendente l’una dall’altra (ad esempio pazienti con diabete, cancro e morbo di Alzheimer), sia ad individui con una malattia indice che ha determinato l’insorgere di altre condizioni secondarie (comorbosità), che alla contemporanea presenza di una patologia cronica e di almeno un fattore di rischio.
La polipatologia va quindi ad inquadrare una nuova sindrome che caratterizza quei pazienti che presentano notevole complessità clinica, importante vulnerabilità, fragilità e alta mortalità e che comporta un ingente consumo di risorse a livello di Assistenza Primaria e ospedaliera, sottolineando la necessità di un approccio assistenziale sempre più integrato e coordinato tra i vari livelli. Questo fenomeno è particolarmente evidente nei Paesi ad alto reddito dove i pazienti che presentano più patologie croniche possono arrivare a rappresentare fino al 50% di tutti i soggetti con malattie croniche. In Italia, ad esempio, uno studio ha rilevato che fino al 98% dei pazienti con BPCO arruolati assumeva almeno un farmaco non respiratorio: nel 64% di questi era presente anche una patologia cardiovascolare, nel 12% il diabete e nell’8% è stata riscontrata depressione. Quanto esposto induce nuove esigenze a lungo termine nei sistemi sanitari poiché le condizioni croniche sono e resteranno la principale causa di disabilità e di spesa per il sistema sanitario nella gran parte dei Paesi. Infatti ad oggi, la maggior parte (circa il 70%) della spesa sanitaria nei Paesi dell’Organizzazione della Cooperazione e dello Sviluppo Economico (OCSE) è rivolta al trattamento delle malattie croniche.
L’incremento delle patologie croniche e la necessità di prevedere modalità assistenziali specifiche e che rispondano a bisogni complessi hanno permesso di evidenziare carenze in quei sistemi sanitari ancora imperniati sul trattamento delle malattie acute e pertanto inadeguati alla gestione delle cronicità.
Vi è una profonda differenza tra una patologia acuta e una cronica e di conseguenza tra le risorse e le competenze che servono per assistere i pazienti nel miglior modo possibile. La patologia acuta, tipicamente di natura episodica, è caratterizzata da esordio improvviso e durata limitata, frequentemente con eziologia univoca, necessità di diagnosi e prognosi tempestive e trattamento disponibile nella quasi totalità dei casi. La rapidità di insorgenza e la brevità dell’episodio di trattamento nella patologia acuta possono essere elementi ostativi all’assunzione di una piena consapevolezza da parte del paziente della propria condizione morbosa e del relativo percorso assistenziale, con conseguente e minore grado di responsabilità attiva nella storia naturale di malattia, fatta eccezione nelle fasi che riguardano il rilascio del consenso informato e la compliance terapeutica. Anche gli eventuali controlli (follow-up), programmati in base alla condizione clinica, si concludono in un tempo definito. Pertanto, il tutto si svolge in un periodo breve e i pazienti acuti difficilmente sviluppano una relazione operatore sanitario-paziente intensa e consolidata, rispetto a quella che potrebbe crearsi tra un paziente cronico e i professionisti dell’assistenza che lo seguono.
D’altro canto, la patologia cronica presenta invece insorgenza solitamente graduale, con causa non sempre identificabile univocamente e tempestivamente, vista la multifattorialità dell’eziologia. Di conseguenza, anche il trattamento deve essere definito, valutato e monitorato nel tempo e in maniera personalizzata. Essendo il trattamento duraturo e personalizzato, il rapporto tra paziente e professionista della salute (medico e/o altre figure professionali) gioca un ruolo preponderante. Il paziente acquisisce un ruolo chiave sia nella prevenzione della condizione morbosa che nel controllo dei rischi di eventuali complicanze o nello sviluppo di strategie che gli permettano di poter mantenere una buona qualità di vita. Per la realizzazione di quanto appena descritto risultano necessari e frequenti i contatti tra paziente e provider di assistenza al fine di organizzare il trattamento sulla base della condizione di salute specifica. È evidente dunque come questa trasformazione progressiva dei bisogni di salute porti alla necessità di intervenire sull’approccio, che deve tradursi in una trasformazione dell’assistenza erogata ai pazienti. Il sistema di offerta, infatti, non può più essere esclusivamente orientato e centrato sull’assistenza erogata in regime di acuzie e prestata per lo più in strutture ospedaliere, ma deve saper rispondere anche e sempre in misura maggiore a bisogni assistenziali complessi e di lungo periodo. Riuscire a fornire risposte adeguate, richiede una ridefinizione, a diversi livelli, delle priorità dei Sistemi Sanitari. Specifiche modalità di intervento dovrebbero volgere al superamento dell’ospedale come fulcro dell’assistenza sanitaria, in favore del rafforzamento del servizio territoriale quale setting di riferimento per l’assistenza a pazienti affetti da patologie croniche, i quali presentano frequentemente anche necessità di tipo socio-sanitario e socio-assistenziale.
Da quanto sopra esposto emerge la necessità di affrontare sia la cronicità che la non autosufficienza, sempre meno attraverso un dispendioso e frammentato approccio prestazionale, che lascia spesso individui e famiglie sole nel ricorso ad una granularità di servizi che tendono inevitabilmente a crescere nei volumi e a manifestare sempre maggiori livelli di inappropriatezza. Ciò accade in particolar modo quando è insufficiente una funzione di regia proattiva di tutela che miri ad intercettare precocemente le persone con necessità sanitarie di lungo periodo e a seguirle in maniera coordinata nella rete dei servizi attraverso definiti percorsi assistenziali, responsabilizzando pazienti e/o caregiver con interventi educazionali volti a migliorare gli stili di vita e/o la compliance farmacologica e/o il follow-up. È necessario pertanto sviluppare, da parte del sistema, una evoluta e sostenibile presa in carico dei propri assistiti, che si esplica in una modalità organizzata e programmata di identificazione del bisogno, garanzia di accesso e continuità assistenziale da parte del Sistema sanitario nazionale, attraverso la definizione di programmi di comunità per soggetti ancora in buona salute affinché la mantengano e per le popolazioni con bisogni di assistenza di medio-lunga durata, che si traducono a livello locale, in Piani Assistenziali Individuali (PAI) personalizzati.
Strumenti per una Governance dell’Assistenza Primaria
Per realizzare il modello centrato sull’Assistenza Primaria-PHC è necessario che vi sia una ridefinizione di logiche e strumenti da mettere in campo, e questa sfida chiama certamente in causa lo specialista di Sanità Pubblica.
Per quanto riguarda le logiche è necessario che il governo complessivo del sistema di Assistenza Primaria sia ripensato mettendo in atto un approccio di Population Medicine, che porti a considerare quali target specifici:
- coloro i quali si rivolgono alle strutture di offerta in una certa fase di malattia, anticipandone quando possibile l’accesso, al fine di orientare l’offerta dei servizi alla realizzazione di processi di presa in carico. In particolare, tenendo conto dei bisogni di popolazione, si devono trasferire su ogni singolo assistito piani personalizzati di assistenza tramite un’offerta multidisciplinare e multiprofessionale coordinata e condotta in maniera unitaria, che preveda una definizione ad hoc delle professionalità socio-sanitarie coinvolte nel team di assistenza e dei rispettivi ruoli valorizzando il case mix.
- coloro che non sono ancora entrati in contatto con il servizio, per i quali è necessario che il sistema si doti di strumenti che siano in grado di individuare i bisogni di salute di chi, vivendo in una determinata giurisdizione, malato o non malato, non ha ancora usufruito del servizio.
Inoltre, vanno previsti e attuati due livelli di governance distinti per quanto concerne le finalità, seppur strettamente interdipendenti nei meccanismi operativi: governance di sistema e governance di produzione.
La governance di sistema si identifica nell’insieme dei meccanismi decisionali che il livello di responsabilità geopolitica per le condizioni di salute della popolazione residente in un’area definita pone in essere, per garantire la tutela della salute dell’intera comunità (funzione di stewardship) come del singolo individuo; essa si attua attraverso attività di programmazione, finanziamento e verifica di processi sanitari ed esiti di salute.
All’interno della governance di sistema, per stewardship si intende la finalità etica dello stesso (nel caso di un servizio sanitario nazionale, tutela della salute di tutti i cittadini con gratuità al punto di ingresso). La stewardship rappresenta infatti una delle quattro funzioni del sistema sanitario insieme al finanziamento, alla capacità di generare risorse e all’offerta dei servizi e si articola a sua volta in sei funzioni, elencate di seguito e tutte proprie della governance di sistema:
- unitarietà nel disegno complessivo del sistema: progettazione complessiva del sistema sanitario consentendo un’interazione sinergica tra policy, finanziamento, offerta di servizi, capacità di generare risorse per lo sviluppo sostenibile dello stesso;
- performance assessment: programmazione e valutazione dell’assistenza attraverso l’identificazione e l’utilizzo di obiettivi, standard ed indicatori in piani strategici, programmi direzionali, e relativi report di feedback. Questa funzione è necessaria per fornire una direzione strategica;
- priority setting: a supporto dell’ identificazione delle priorità del sistema e della costruzione di un consenso intorno ai principali elementi della stewardship. In particolare, priority setting indica “chi fa cosa a fronte di quale spesa”. Il “cosa” si riferisce all’assistenza sanitaria; il “chi” alle diverse figure che ruotano intorno a quel dato sistema; “quale spesa” è invece riferita alla spesa relativa all’assistenza sanitaria fornita che dovrà essere affrontata dallo Stato o dall’assicurazione a seconda della tipologia di sistema sanitario considerato;
- sostegno intersettoriale che pone attenzione al promuovere politiche in settori anche non sanitari che possono avere comunque un risvolto sulla salute come, ad esempio, determinanti economici e sociali, quando letti in un’ottica di miglioramento della salute della popolazione;
- regolamentazione: determinazione di regole (leggi, norme, linee di indirizzo) per il controllo dei rischi che potrebbero essere generati da merci e servizi destinate al consumo umano come i generi alimentari, o di regole che si riferiscono all’organizzazione dell’assistenza sanitaria;
- protezione dell’assistito, cioè garanzia per gli individui della sicurezza nel ricorso ai servizi sanitari.
A queste funzioni va aggiunta, a tutti i livelli nei quali la governance di sistema si colloca (nazionale, regionale, azienda sanitaria locale, Distretto), la necessità di render conto del proprio operato (accountability) ai cittadini, in quanto titolari di un diritto, attraverso le attività di programmazione e controllo di processi e risultati che siano evidence-based e/o frutto del consenso tra esperti.
La governance di produzione o dell’offerta è invece caratterizzata da meccanismi di decision making all’interno del network di offerta dei servizi, costituito da erogatori pubblici e/o privati, i quali attraverso le risorse ottenute dal livello di regolamentazione, forniscono servizi ai cittadini “consumatori” nel rispetto di criteri di appropriatezza, sicurezza per l’assistito ed economicità.
Entrambi i livelli di governance descritti si concretizzano grazie all’applicazione di una serie di strumenti. La governance di sistema si esplicita attraverso il disegno, la promozione, l’attuazione e il monitoraggio di specifici programmi per la popolazione assistita. Tradizionalmente questi programmi prendono il nome di “Disease and Care Management Program”. È in realtà più corretto definire programmi di “Prevention and disease and care management program” includendo anche la dimensione di promozione della salute e prevenzione della patologia in una prospettiva di tipo long life course. Si tratta di programmi di comunità/popolazione che prevedono un approccio coordinato tra diversi provider di assistenza e tra questi e i pazienti affetti e/o a rischio di patologia cronica o sue complicanze e/o in condizioni di non autosufficienza e che sono quindi a rischio di utilizzo dei servizi sociosanitari con cui un sistema sanitario organizza, in maniera sostenibile, l’offerta integrata di servizi sanitari.
Essenziale da questo punto di vista è che si disponga di strumenti per identificare la popolazione target, scegliendo sia le patologie che i gruppi di pazienti da coinvolgere. In questa fase è importante che si metta in atto una valutazione dei bisogni della popolazione. Tale schema concettuale può essere applicato anche in una prospettiva di “Care Management Program for Patient with Complex Health Care Needs” in cui viene ad essere prevista non solo una valutazione del bisogno di salute ma anche una previsione del rischio di impiego di risorse socio-sanitarie (es. ospedalizzazioni, riammissioni, utilizzo di farmaci) al fine di stimare il bisogno complessivo di risorse per ciascuna classe di rischio.
Il programma studiato, predefinito e valutato su un target di popolazione pre-identificata si traduce, per ogni assistito, in un PAI, che implica collaborazione tra professionisti e istituzioni e che viene governato nella sua definizione e realizzazione dalla governance di produzione. Quest’ultima si concretizza attraverso lo sviluppo di strumenti volti sia al coordinamento di un network di offerta di servizi (aggregazioni strutturali e/o funzionali e/o di professionisti) che alla gestione unificata di un finanziamento per obiettivi di appropriatezza e/o di salute, riferito ad una popolazione residente in una determinata area geografica, di cui risponde alla governance di sistema.
A questo livello avviene la comunicazione tra le due governance. Infatti la definizione del PAI deve necessariamente rispettare le peculiarità cliniche, comportamentali e socio-economiche di ciascun individuo traendo dal programma di popolazione/comunità alcuni elementi essenziali quali la definizione del contesto, collocando quell’individuo all’interno di una comunità con bisogni specifici, e definendo quelle azioni che potrebbero essere utili ad ogni individuo che presenti le medesime caratteristiche. Infine, il programma di popolazione fornisce gli indicatori di percorso in grado di fornire al clinico elementi utili a definire con coerenza se agire applicando tutti gli elementi del programma o se fare delle eccezioni o, in alcuni casi, se proporre richieste di cambiamento giustificandone l’effettiva necessità.
Vi sono poi alcuni strumenti trasversali utili in entrambi i livelli di governance. Si tratta dei meccanismi che consentono la realizzazione della funzione di coordinamento/integrazione fondamentale data la molteplicità di settori, discipline e professioni che caratterizzano l’Assistenza Primaria. Quindi per integrazione sanitaria e socio-sanitaria si intende la ricomposizione unitaria delle azioni di istituzioni, organizzazioni, singoli operatori e assistiti per il raggiungimento degli obiettivi della stessa Assistenza Primaria. Ciò si traduce in proposizione e sviluppo di meccanismi di supervisione, standardizzazone degli output, delle procedure e dei profili professionali, nonché di adattamento reciproco tra attori istituzionali o professionali distinti. Tali meccanismi consentono l’attuazione e verifica del processo organizzativo di presa in carico di ogni assistito appartenente ad una comunità residente in una determinata giurisdizione geopolitica attraverso l’unitarietà di azioni nei diversi livelli e tra i diversi livelli di intervento siano essi istituzionale, gestionale, professionale.
La presa in carico prevede le seguenti fasi: accesso-first contact, valutazione del bisogno e definizione del piano assistenziale, coordinamento in fase attuativa (case management; collegamento tra erogatori), monitoraggio/rivalutazione. Nella presa in carico si realizza pertanto la continuità assistenziale per pazienti cronici e con bisogni assistenziali complessi che consiste nel fornire un insieme di trattamenti considerando una serie di eventi sanitari tra di loro coerenti e collegati, in conformità con i bisogni sanitari del paziente ed il contesto personale. In particolare vi sono 3 tipologie di continuità assistenziale che devono essere garantite. Una continuità di informazione che consiste nell’uso di informazioni su eventi passati e circostanze personali utili per effettuare un PAI appropriato; una continuità di gestione, approccio unitario e coerente nella gestione della condizione di salute in risposta ai bisogni del paziente e una continuità di relazione, cioè presenza di una relazione terapeutica continua tra il paziente ed uno o più fornitori di assistenza. Il processo di presa in carico deve essere previsto e facilitato a livello di governance di sistema e realizzato a livello di governance di produzione.
Infine, la programmazione di comunità, ma anche la governance di produzione, in quanto fortemente influenzata, devono prendere in considerazione l’analisi delle modalità di finanziamento ed individuare in base al contesto e ai rispettivi fini quella più appropriata. Come messo in evidenza anche dal confronto europeo precedentemente descritto il sistema di finanziamento principalmente utilizzato dai diversi modelli, ad oggi, è quello a quota capitaria o fondato sul fee-for-service. Entrambe queste modalità presentano alcuni limiti ampiamente descritti in letteratura. In particolare, il metodo fee-for-service, può facilitare l’erogazione da parte dei provider di una quantità di servizi maggiore rispetto ai bisogni e condurre ad un’assistenza sanitaria frammentaria e poco coordinata, in cui si rischia di offrire a pazienti che presentano stesse condizioni servizi diversi, senza che vi siano delle motivazioni evidence-based. Inoltre, prevedere una stessa somma indipendentemente dalla qualità delle prestazioni erogate, non garantisce un sistema di erogazione dell’assistenza sanitaria adeguatamente basato sulla qualità ed in grado di incentivare gli operatori sanitari a raggiungere livelli di appropriatezza sempre più elevati. Anche il finanziamento a quota capitaria, seppur in misura minore, può presentare alcune criticità importanti, come ad esempio il rischio di portare i diversi provider a spendere meno a discapito della qualità delle prestazioni erogate.
Sulla base di tali considerazioni e con l’obiettivo di sostenere l’appropriatezza e il raggiungimento effettivo di outcome di salute tramite i servizi sanitari erogati, sono state sviluppate modalità alternative di finanziamento, alcune delle quali, dove sperimentate, hanno in alcuni casi contribuito al controllo dei costi e ad aumentare la qualità dell’assistenza. Un esempio è rappresentato dall’adozione di una forma di finanziamento per episodio assistenziale detto Bundled payment, in cui l’erogatore (anche in forma di network di offerta) riceve un unico pagamento da parte del terzo pagante per coprire i costi riferiti ad un intero episodio assistenziale (ad esempio un’ospedalizzazione) o a copertura dei costi sostenuti per l’assistenza di una particolare condizione di cronicità in un determinato periodo di tempo. Di fatto si tratta di un’unica soluzione di pagamento all’intero ciclo di trattamento nel caso di condizioni acute o all’assistenza complessiva che deve essere erogata al paziente con condizioni di cronicità (di solito nell’anno) o al set di interventi e/o azioni di prevenzione e promozione della salute per popolazioni definite di pazienti (ad esempio bambini in salute). Vantaggi di questa forma di finanziamento sono l’essere in grado di incoraggiare lo sviluppo di una assistenza di alto valore, premiando i provider che raggiungono i migliori outcome di salute e assistenza per i propri beneficiari e per la comunità ai costi minori.
Un’altra modalità di finanziamento che prevede invece un pagamento definito in relazione a specifiche attività assistenziali non realizzate durante la visita ambulatoriale, è detto “out of office”. Tale sistema di pagamento viene utilizzata dal sistema MEDICARE statunitense nell’ambito del finanziamento erogato a pazienti multicronici, al fine valorizzare anche il lavoro di coordinamento e ricerca attiva dei pazienti eleggibili che deve essere effettuato dallo staff e che non riguarda attività prettamente clinico assistenziale. In particolare viene corrisposto un compenso pari a circa 42 dollari per una attività stimata di circa 20 minuti al mese che consiste in: analisi della popolazione dei pazienti e identificazione di quelli ad alto rischio, notifica ai pazienti in merito alla loro eleggibilità al programma e garanzia al paziente di una assistenza h/24 per le urgenze, ma anche e soprattutto attività di coordinamento e case management.
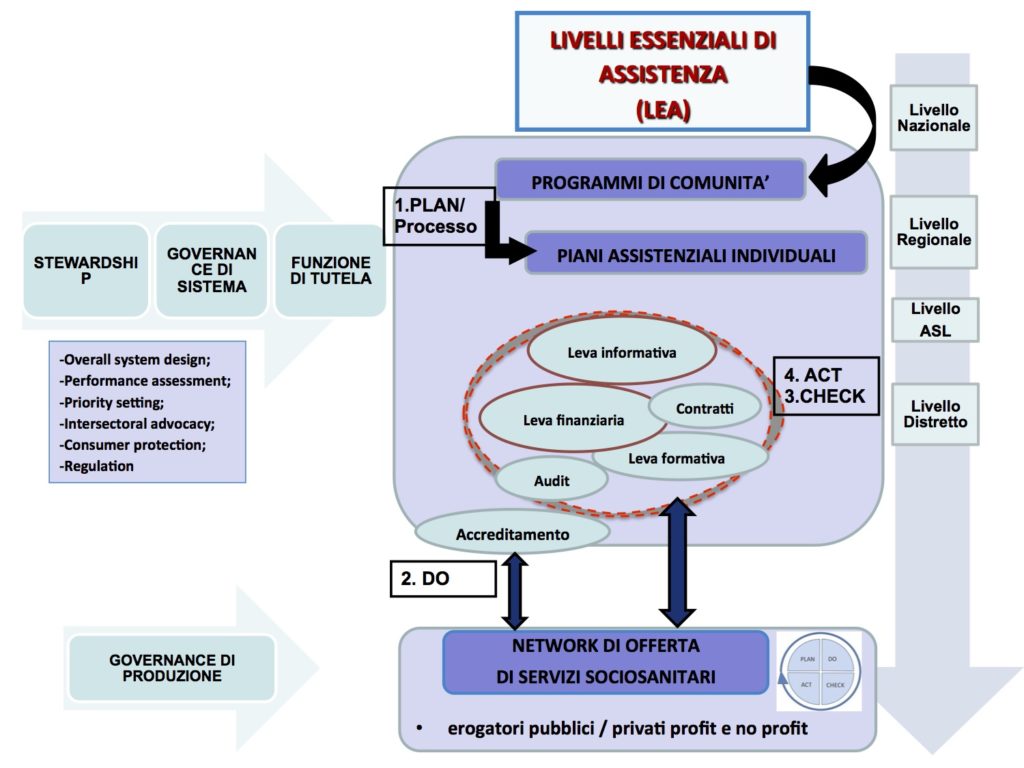
Concludendo, la Figura 1 riassume alcuni aspetti salienti per l’attuazione della governance dell’Assistenza Primaria secondo una vision che interpreti coerentemente alcuni principi di fondo espressi in questo capitolo.
In particolare, la figura mostra come la fase di pianificazione della governance di sistema parta dalla esplicitazione dei Livelli Essenziali di Assistenza (LEA) che riguardano l’Assistenza primaria in termini di processi uniformi, e non di prestazioni frammentarie, che siano formulabili in termini di programmi di comunità. Questi ultimi, ispirati dal livello nazionale, responsabilmente diretti dal livello regionale successivamente si articolano in PAI a livello locale. I PAI sono erogati (Do) dal network di offerta che può avere caratteristiche di vario tipo: pubblico, pubblico/privato, privato e che a sua volta sviluppa il ciclo di programmazione e controllo (governance di produzione) per realizzare una integrated governance volta ad allineare le esigenze di governance finanziaria, governance di sicurezza e governance clinica. Inoltre, i programmi di comunità per essere monitorati (Check) e reindirizzati con idonee azioni correttive (Act) necessitano di una serie di leve di intervento/meccanismi operativi che sempre in termini di governance di sistema agiscono sul network di offerta indirizzandone la governance di produzione secondo criteri di appropriatezza e sviluppo sostenibile.
Infine per far si che questo processo si realizzi in maniera virtuosa è essenziale che vengano formate le competenze dei professionisti per lavorare in team multidisciplinari e interprofessionali e che il paziente e/o caregiver abbiano un ruolo attivo sia all’interno della governance di sistema (partecipazione ai meccanismi di priority setting) che nella governance di produzione (partecipazione con chiaro ruolo nei team di assistenza) permettendo una responsabilizzazione di tutti gli attori del sistema di salute.
Figura 1: Strumenti per la governance dell’Assistenza Primaria
Acronimi
- LEA: Livelli Essenziali di Assistenza
- MMG: Medici di Medicina Generale
- OCSE: Organizzazione della Cooperazione e dello Sviluppo Economico
- PAI: Piani Assistenziali Individuali
- PC: Primary Care
- PHC: Primary Health Care
Bibliografia
- American Academy of Pediatrics Council on Pediatric Practice. Pediatric records and a ‘medical home’. In: Standards of Child Care. Evanston, IL: American Academy of Pediatrics, 77–79, 1967.
- Anecchino C, Rossi E, Fanizza C, De Rosa M, Tognoni G, Romero M; working group ARNO project, Prevalence of chronic obstructive pulmonary disease and pattern of comorbidities in a general population. Int J Chron Obstruct Pulmon Dis, 2 (4):567-74, 2007.
- Boerma WGW, Rico A. Changing conditions for structural reform in primary care. in: Saltman RB, Rico A, Boerma WGW. Primary care in driver’s seat??Open University Press, Berkshire; 50–67: 2006.
- Cueto M. The origins of Primary Health Care and selective Primary Health Care. American Journal of Public Health, Vol 94, No. 11, November 2004.
- Dahlgren G, Whitehead M. Policies and strategies to promote equity in health. Copenhagen, WHO Regional Office for Europe, 1992.
- Damiani G, Azzolini E, Silvestrini G, Ricciardi W. Caratteristiche e Sviluppi dell’Assistenza Primaria in una prospettiva di Public Health. IgSanPubbl, Estratto volume LXX – n. 5, Settembre/Ottobre 2014.
- Damiani G, Silvestrini G, Osservatorio nazionale sulla salute nelle regioni italiane. Rapporto Osservasalute 2012, Assistenza territoriale,16: 283-284, 2013.
- Frenk J. Reinventing primary health care: the need for systems integration. Lancet, 374:170-3, 2009.
- Gemmill M. Research note: Chronic Disease Management in Europe. The London School of Economics and Political Science, 2008.
- Guzzanti E, Longhi T. Medicina di base e medicina ospedaliera. Federazione Medica. 1985; 9:1005.
- Haggerty JL, Reid RJ, Freeman GK, Starfield BH, Adair CE, McKendry R. Continuity of care: a multidisciplinary review. BMJ, 327(7425):1219-21, 2003.
- Holman H, Lorig K. Patient self-management: a key to effectiveness and efficiency in care of chronic disease. Public Health Reports, 119(3):239-43, 2004.
- Institute for Health Metrics and Evaluation. The Global Burden of Disease: Generating Evidence. Guiding Policy. Seattle, WA: IHME, 2013.
- Primary Care in Medicine: A Definition. In A Manpower Policy for Primary Health Care: Report of a Study. Washington, DC: National Academy Press., Ch.2., 1978.
- Jadad AR, Cabrera A, Martos F, Smith R, Lyons RF. When people live with multiple chronic diseases: a collaborative approach to an emerging global challenge. Granada: Andalusian School of Public Health, 2010.
- Kringos DS, Boerma WG, Bourgueil Y, Cartier T, Hasvold T, Hutchinson A, Lember M, Oleszczyk M, Pavlic DR, Svab I, Tedeschi P, Wilson A, Windak A, Dedeu T, Wilm S. The European primary care monitor: structure, process and outcome indicators. BMC Fam Pract, 11:81, 2010.
- Kringos DS, Boerma WGW, Hutchinson A, Saltman RB. Building primary care in a changing Europe. World Health Organization 2015.
- Lawrence P, Lorsch J. Differentiation and Integration in Complex Organizations. Administrative Science Quarterly, 12: 1-30, 1967.
- Le Reste JY, Nabbe P et al. The European general practice research network presents the translations of its comprehensive definition of multimorbidity in family medicine in ten European languages. PloS one, 10 (1): e0115796, 2015.
- Marmot MG et al. Fair society, healthy lives: Strategic review of health inequalities in England post-2010.
- Murray CJL, Frenk J, A framework for assessing the performance of health systems. Bulletin of the World Health Organization, 78.6: 717-731, 2000.
- Nolte E, McKee M. Caring for people with chronic conditions. A health system perspective. European observatory on health systems and policies series, 2008.
- Oregon’s Office for Health Policy and Research. Healthcare Payment Reform. Alternative Payment Methodologies. June 2013.
- Ortun V. Primary care at the crossroads. Gac Sanit, 27(3):193–195, 2013.
- Plsek PE, Greenhalgh T. Complexity science: the challenge of complexity in health care. BMJ, 323 (7313): 625-8, 2001.
- Reeves S, Perrier L, Goldman J, Freeth D, Zwarenstein M. Interprofessional education: effects on professional practice and healthcare outcomes (update). Cochrane Database of Systematic Reviews, Issue 3, Art. No.: CD002213, 2013.
- Starfield B. Measuring the attainment of primary care. J Med Educ, 54 (5):361-9, 1979.
- Starfield B. Primary care: an increasingly important contributor to effectiveness, equity, and efficiency of health services. SESPAS report 2012. Gac Sanit, 26 (Suppl 1): 20–6, 2012.
- Tarantola D. Thinking locally, acting globally?. American Journal of Public Health,103 (11): 1926, 2013.
- United Health Center for Health Reform and Modernization. Farewell to fee-for-service? A “real world” stategy for health care payment reform. Working Paper n.8, Dicembre 2012.
- VanLare JM, Conway Patrick H. Value-based purchasing – National Programs to move from volume to value. New England Journal of Medicine, 367: 292-295, 2012.
- Wagner EH, Austin BT, Davis C, Hindmarsh M, Schaefer J, Bonomi A. Improving Chronic Illness Care: Translating Evidence Into Action. Health Affairs, 20(6): 64-78, 2001.
- Williams A. Priority setting in public and private health care: a guide through the ideological jungle. Journal of health economics, 7.2: 173-183, 1988.
- World Health Organization. The World Health Report 2000. Health systems: improving performance; 2000.
- World Health Organization. The World Health Report, Primary Health Care, Now More Than Ever; 2008.