Conferenza di Consenso Italiana sul Patient Engagement
 Le raccomandazioni in sintesi
Le raccomandazioni in sintesi
- L’engagement nell’ambito clinico assistenziale della cronicità è un concetto-ombrello inclusivo e sovraordinato rispetto ad altri concetti quali: adherence, compliance, empowerment, activation, health literacy, shared decision making. L’engagement è un processo complesso che risulta dalla combinazione di diverse dimensioni e da fattori di natura individuale, relazionale, organizzativa, sociale, economica e politica che connotano il contesto di vita della persona.
- Il caregiver informale/familiare – soprattutto nel caso delle persone anziane con forte disabilità e/o in quelle condizioni cliniche che rendono la persona meno autonoma nella gestione della sua malattia – gioca un ruolo cruciale nel processo di engagement.
- La valutazione dell’engagement di tutti gli attori coinvolti nel percorso assistenziale (persone con malattia cronica, caregiver e professionisti sanitari e dell’ambito sociale) è un fattore cruciale per aumentare l’efficacia e l’efficienza degli interventi clinico-assistenziali.
- Sono necessari la sensibilizzazione e lo sviluppo di competenza dei professionisti della salute e del sistema socio-sanitario verso il concetto di engagement.
- Le tecnologie possono essere considerate come abilitanti il processo di engagement e integrative ad altre strategie di intervento non tecnologiche, ma non sostitutive della relazione terapeutica.
- I possibili risultati attesi dell’engagement sono: facilitazione della persona nel prendersi cura della propria salute, miglioramento dei risultati clinici, miglioramento della qualità di vita e riduzione dei costi sanitari, maggiore integrazione e continuità del percorso sanitario e del sociale. Tuttavia, le prove di efficacia relative a questi outcome riscontrabili in letteratura sono ancora limitate quantitativamente e deboli metodologicamente.
- È necessario promuovere ulteriore ricerca di qualità nel settore della valutazione di efficacia delle metodologie e dell’impatto dell’engagement nei sistemi socio-sanitari e nella pratica clinico-assistenziale.
- Le raccomandazioni che seguono e le relative motivazioni indicano in maniera chiara e coerente le linee di un processo di sviluppo da perseguire ai diversi livelli decisionali: istituzioni, organizzazioni, team assistenziale, persone con bisogni di salute e i loro caregiver informali/familiari.
Ritorna alla scheda informativa della Conferenza di Consenso
I quesiti
- Quesito 1 – Qual è la definizione di engagement?
- Quesito 2 – Come valutare l’engagement?
- Quesito 3 – Quali sono le metodologie e gli strumenti per favorire l’engagement?
- Quesito 4 – Qual è il ruolo delle nuove tecnologie nella promozione dell’engagement?
- Organigramma della conferenza di consenso
- Bibliografia
Ritorna alla scheda informativa della Conferenza di Consenso
Quesito 1 – Qual è la definizione di engagement?
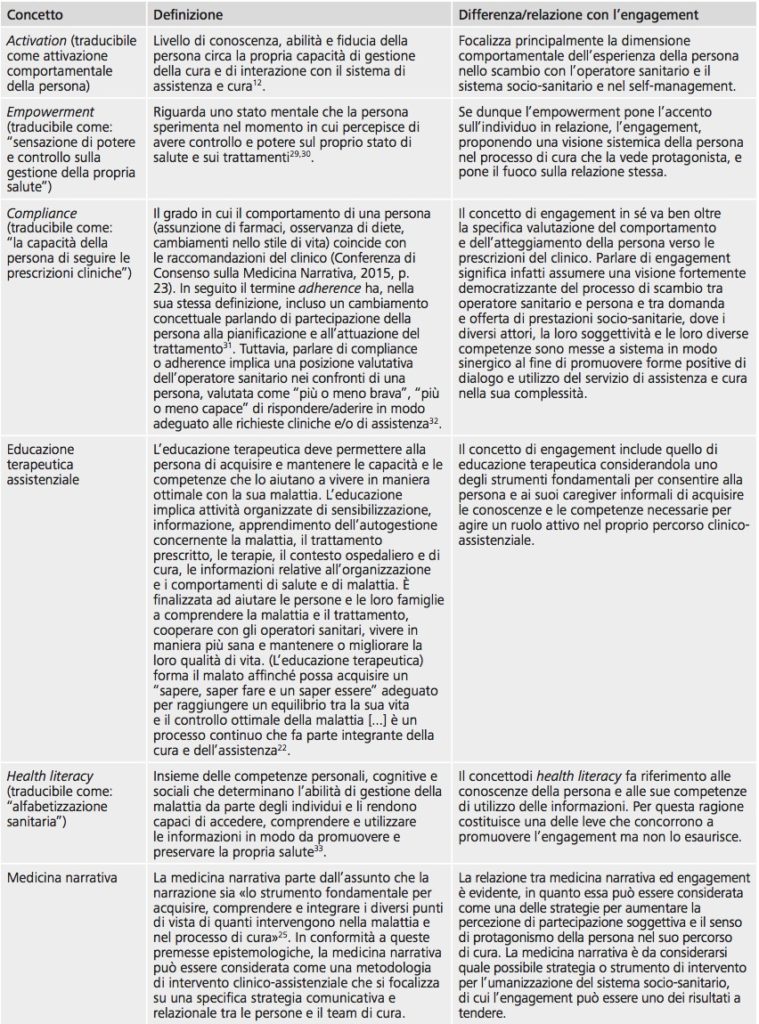
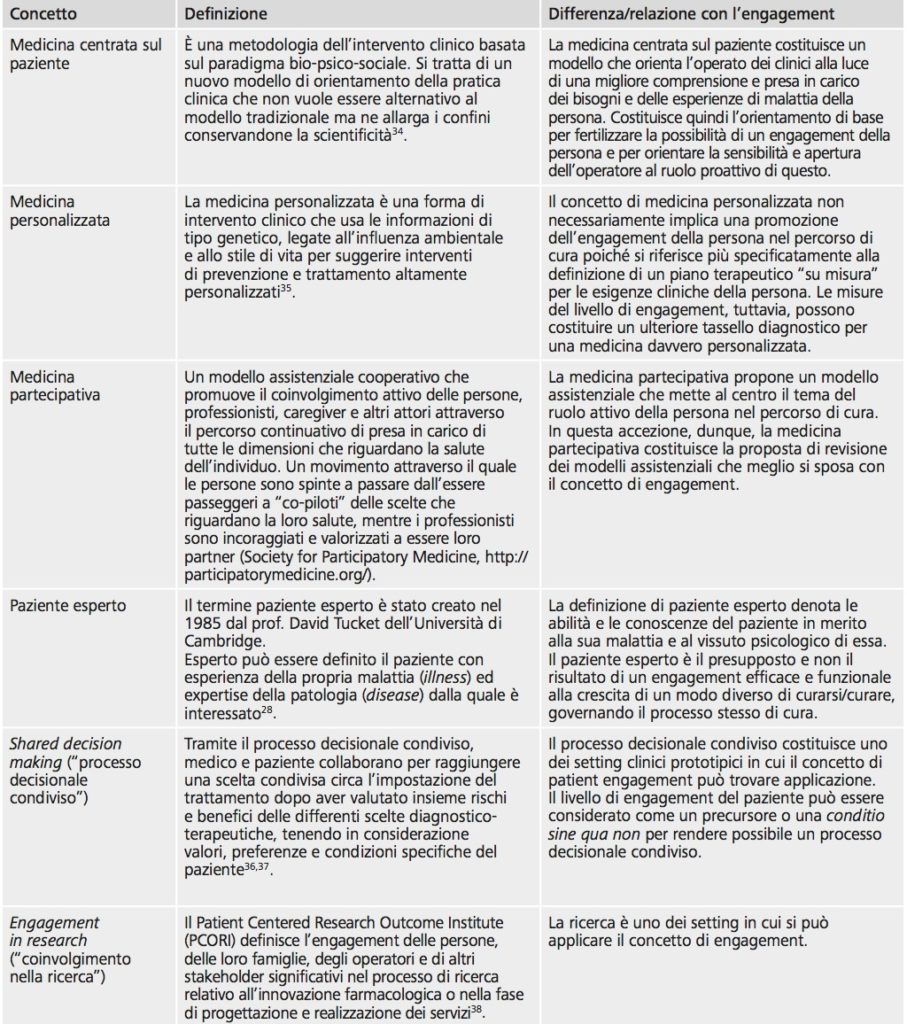
L’engagement, nell’ambito clinico assistenziale della cronicità, è un concetto sistemico che identifica e qualifica le possibili modalità di relazione che una persona con una domanda di salute/prevenzione, assistenza e/o cura può intrattenere con la sua condizione clinica, il suo caregiver informale (in particolare la famiglia), il professionista sanitario e il team assistenziale nel suo complesso, il contesto organizzativo, il sistema socio-sanitario e il sistema sociale allargato, durante il proprio percorso clinico-assistenziale. L’engagement è funzione della capacità, della volontà e della scelta graduale delle persone di assumere un ruolo proattivo nella gestione della propria salute. L’engagement nell’ambito clinico assistenziale della cronicità è un concetto-ombrello che ne articola, sistematizza e include altri, quali adherence, compliance, empowerment, activation, health literacy, shared decision making, activation (in Appendice il glossario dei concetti chiave della medicina partecipativa). L’engagement è un processo complesso che risulta dalla combinazione di diverse dimensioni e fattori di natura individuale, relazionale, organizzativa, sociale, economica e politica che connotano il contesto di vita della persona. Nella schematizzazione è riportato il rapporto tra engagement e altri concetti della medicina partecipativa (figura 1).
Figura 1 – Engagement e altri concetti della medicina partecipativa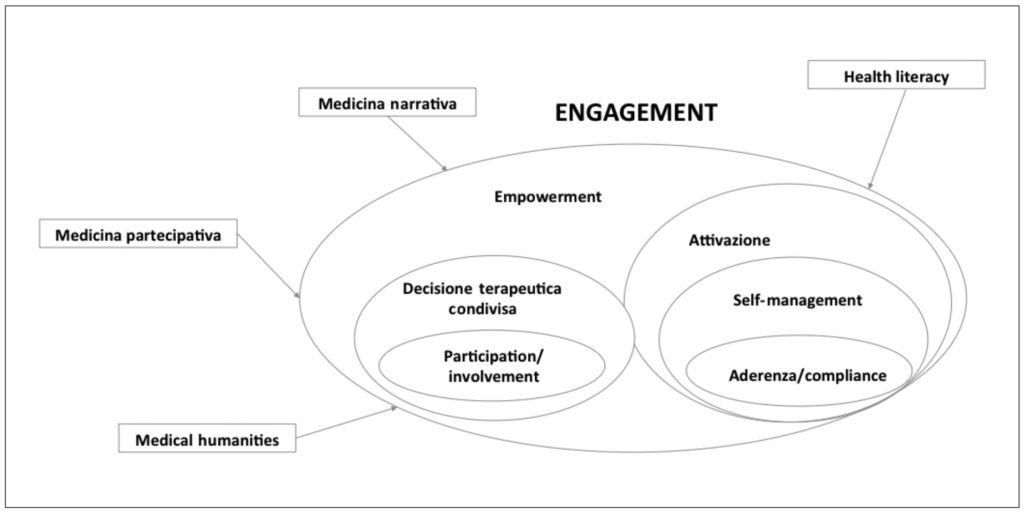
Motivazioni
La dicitura anglofona di “patient engagement” è oggi comune a gran parte della letteratura tecnico-scientifica e della documentazione prodotta dalle politiche sanitarie, anche nel nostro Paese. La traduzione italiana del termine, tuttavia, appare poco efficace sul piano tecnico-scientifico e rischia di limitare la possibilità di dialogo del presente documento con la letteratura inerente a tale ambito e le delibere normative e di indirizzo italiane nell’ambito sanitario. Si tratta, quindi, non di mutare la denominazione del concetto, ma di darne e precisarne con esattezza la definizione. Alla luce di tali considerazioni si raccomanda di:
- mantenere la dizione “engagement” per meglio dialogare con la letteratura scientifica di riferimento e con i documenti di indirizzo, insistendo – allo stesso tempo – sull’importanza di adottarne una traduzione italiana nel contesto clinicoassistenziale di educazione, comunicazione e relazione con la persona con patologia cronica. In tale direzione opzioni di traduzione come “coinvolgimento attivo”, “protagonismo della persona nel percorso di assistenza e cura”, “co-autorialità nel percorso socio-sanitario” e metafore come “diventare co-piloti e non soltanto passeggeri nel percorso sanitario” sembrano potenzialmente ben esprimere la complessità del concetto di engagement. Viene sconsigliato il termine “ingaggio”, dal significato pericolosamente aggressivo come “ingaggiare un combattimento” o, ancora peggio, come “assumere un dipendente”, un rapporto per niente paritario, ben lontano dalle considerazioni che seguono;
- evitare la parola “patient”, non solo per la sua dizione anglosassone, ma anche perché il concetto di “paziente” appare passivizzante e poco valorizzante il ruolo della persona. Si preferisce connotare l’assistito con l’espressione “persona con malattia cronica”;
- utilizzare il termine “engagement” senza ancorarlo a uno specifico attore o livello di azione al fine di sottolinearne la natura relazionale e sistemica che mette in gioco (su un piano fattuale e simbolico, per la natura stessa del concetto) diversi attori e diversi contesti di vita, di assistenza e di cura.
Nella definizione di “engagement” si è tenuto conto della necessità di chiarire i confini semantici e individuare una definizione univoca e operativamente precisa per favorirne l’applicabilità e renderla condivisibile nelle pratiche clinico-assistenziali della cronicità. L’engagement è l’esito di una combinazione di fattori multilivello di natura individuale, relazionale, organizzativa, sociale e politica; pertanto, per favorirne la promozione, sono da considerare i fattori di seguito riportati.
Fattori abilitanti: persona – caregiver
Tenere in considerazione fattori legati alla persona con malattia cronica e/o al suo caregiver informale/familiare: caratteristiche quali per esempio età, genere, etnia, livello di istruzione, livello di reddito possono influenzare le persone nel divenire attori collaborativi nel processo di assistenza e cura e concorrere all’esito dell’intervento clinico assistenziale. La letteratura, i professionisti e i team assistenziali sottolineano l’importanza di valutare e monitorare la condizione clinica, psicologica e sociale della persona con patologia cronica e/o del suo caregiver informale/familiare, insieme alle caratteristiche del regime terapeutico prescritto, in quanto potenziali fattori ostacolanti l’acquisizione di competenze necessarie per divenire parte attiva del processo clinico-assistenziale.
Fattori abilitanti: professionista – team
Tenere in considerazione fattori legati alle caratteristiche del professionista e del team assistenziale, in tutti i suoi componenti nel considerare la persona con patologia cronica come soggetto attivo nel percorso sanitario e del sociale sono cruciali nel riuscire a favorire l’engagement. Hanno un ruolo importante nel determinare l’engagement fattori quali:
- identità di ruolo dei professionisti che compongono il team;
- l’insieme delle competenze di natura comunicativa e relazionale;
- attitudine del professionista e del team al coinvolgimento e alla centralità della persona e del suo caregiver informale/familiare nel processo di assistenza e cura.
A livello di staff sanitario, l’engagement si riferisce all’insieme di pratiche, strumenti e culture professionali che favoriscono nelle persone con patologia cronica la scelta di assumere un ruolo proattivo verso la propria salute. Resistenze a livello individuale o organizzativo, insite nella cultura organizzativa del sistema sanitario o socio-sanitario, possono ostacolare il processo di engagement. La sensibilizzazione e l’acculturazione dei professionisti, del team assistenziale e delle organizzazioni sanitarie verso il concetto di engagement sono da considerarsi prerequisiti fondamentali per qualsiasi programma di promozione del coinvolgimento attivo della persona con malattia cronica e del suo caregiver informale/ familiare.
Fattori abilitanti: relazioni
Tenere in considerazione fattori come livello di soddisfazione relazionale e qualità della comunicazione tra la persona e il team assistenziale e livello di supporto psico-emotivo erogato e percepito dalla persona costituiscono delle leve fondamentali di engagement. Per un’efficace promozione dell’engagement, si sottolinea l’importanza della presenza di un team assistenziale multiprofessionale/multidisciplinare e del coinvolgimento della persona e del suo caregiver informale/familiare all’interno della clinical governance.
Fattori abilitanti: organizzazione
Un contesto organizzativo “engaged” e orientato alla persona costituisce un requisito fondamentale per la promozione dell’engagement. Cultura organizzativa e caratteristiche strutturali e processuali dei modelli di gestione del sistema socio-sanitario possono favorire o ostacolare l’engagement; esso, infatti, è funzione delle caratteristiche infrastrutturali e delle risorse tecnologiche disponibili, delle caratteristiche delle risorse umane, delle routine e delle pratiche utilizzate nell’erogazione di servizi e nella continuità degli stessi.
Fattori abilitanti: società, comunità e istituzioni
Fattori socio-comunitari quali famiglia, caregiver informali, rete sociale e società nel suo complesso costituiscono leve o ostacoli per la promozione dell’engagement. Fattori politico-istituzionali quali decisioni e azioni, anche normative, su un piano politico-istituzionale possono facilitare l’obiettivo dell’engagement.
Ritorna alla scheda informativa della Conferenza di Consenso
Glossario dei concetti chiave della medicina partecipativa
Ritorna alla scheda informativa della Conferenza di Consenso
Quesito 2 – Come valutare l’engagement?
Valutare il livello di engagement delle persone con malattia cronica e dei loro caregiver informali/familiari nel percorso clinico assistenziale dovrebbe diventare un’operazione routinaria all’interno della pratica clinica. È necessario adottare misure validate e affidabili di valutazione del livello di engagement al fine di valutare l’efficacia/efficienza degli interventi effettuati e di orientare e personalizzare questi sulla base delle caratteristiche dei destinatari e della complessità del caso clinico-assistenziale. Esistono in letteratura scale specifiche per la misurazione dell’engagement della persona con malattia cronica e del suo caregiver informale: tra quelle validate in Italia ci sono Patient Activation Measure (PAM-13)12 e Patient Health Engagement Scale (PHE-s)13; inoltre, si segnala la Altarum Consumer Engagement Scale14, sebbene non ancora validata in Italia.
La valutazione dell’engagement consente di:
- stratificare il livello di rischio (basso engagement, non aderenza alle terapie…) di popolazioni cliniche (o gruppi sociali) al fine di migliorare l’identificazione dei target dell’intervento clinico assistenziale;
- personalizzare i servizi sanitari e i programmi di intervento al fine di rispondere ai bisogni e alle aspettative di engagement dei diversi gruppi di persone;
- prefigurare l’entità e la quantità di investimenti (di personale ed economici) necessari per rispondere ai bisogni assistenziali dei diversi target;
- verificare l’efficacia delle prestazioni dei servizi socio-sanitari nel complesso ma anche degli interventi socio-assistenziali nel garantire la centralità della persona e del suo caregiver informale e il loro engagement nel processo clinico assistenziale.
Altrettanto importante è la valutazione dell’attitudine (difficoltà/resistenze) e dei comportamenti dei professionisti e del team verso il ruolo attivo della persona con malattia cronica e dei suoi caregiver informali/familiari e le loro competenze/conoscenze per la promozione efficace dell’engagement: questi divengono fattori cruciali al fine di sviluppare interventi di formazione sui bisogni formativi dei singoli operatori. Esistono scale dedicate a questo obiettivo come: la Clinician Support for Patient Activation Measure (CS-PAM)15 e la Self-Management Support (SMS)16 (non validate in italiano), nonché la Clinicians Competence in Patient Engagement Strategies (CC-PES)17 sviluppata in Italia.
Motivazioni
La letteratura scientifica e i professionisti sanitari pongono l’accento su come l’efficacia degli interventi clinico-assistenziali dipenda dal grado di sintonizzazione con le attese e i bisogni dei loro destinatari; pertanto, raccogliere la voce delle persone e dei loro caregiver informali/familiari, rilevarne le priorità, è una strategia cruciale per garantire la sostenibilità, la qualità e l’efficacia delle azioni nel percorso sanitario e nel sociale. Allo stesso tempo, i bisogni e le attitudini dei professionisti e dei team verso lo sviluppo dell’engagement sono aspetti che necessitano ugualmente di essere monitorati.
La valutazione dell’engagement dei caregiver e dei professionisti lungo il percorso sociosanitario è da considerarsi un primo passaggio fondamentale per garantire un miglior allineamento dell’offerta dei servizi ai bisogni, preferenze e priorità di cui le persone con patologia cronica e i loro caregiver informali/ familiari sono portatori.
La valutazione dell’engagement e dei processi che lo sostengono è da considerare come cerniera cruciale tra l’esperienza e le priorità di assistenza e cura delle persone e dei loro caregiver informali/familiari, la sensibilità e le competenze dei professionisti sanitari e dell’ambito sociale, le pratiche e i processi organizzativi e gli orientamenti delle politiche sociosanitarie e socioassistenziali.
La valutazione integrata, come principio e valore ispiratore all’interno della cultura organizzativa e del sistema socio-sanitario, è da considerarsi il primum movens della promozione dell’engagement.
La valutazione implica un monitoraggio nel tempo, a diversi livelli di funzionamento (micro-meso-macro) degli attori e del sistema socio-sanitario e richiede una molteplicità di metodi e strumenti validati scientificamente. Per una visione più ampia degli strumenti a disposizione per la valutazione dell’engagement, si veda la tabella successiva. Appare necessario dotarsi di dispositivi articolati di monitoraggio del sistema di attività/pratiche che avvengono nel contesto organizzativo quali, per esempio, i Change Laboratories o gli strumenti dell’etnografia organizzativa.
Sono necessari interventi evidence-based (nella sua plurale valenza: evidence, cioè legata ai dati di ricerca, all’esperienza delle persone e dei professionisti, alle conoscenze contestuali esistenti) con adozione sistematica di misure affidabili per valutare il livello di engagement al fine di valutare l’efficacia/ efficienza degli interventi nonché orientare e personalizzare gli interventi sulla base delle caratteristiche dei loro destinatari e della complessità del caso clinico-assistenziale.
Le differenze individuali nel modo in cui le persone reagiscono e rispondono alle proprie esigenze di gestione della salute sono importanti e da tenere in conto per una migliore personalizzazione dell’assistenza socio-sanitaria: l’assunzione che persone accomunate da caratteristiche cliniche o socio-culturali rispondano necessariamente in modo univoco all’esigenza di giocare un ruolo proattivo nella gestione della propria salute è fuorviante e rischiosa.
Valutare il grado di elaborazione emotiva della malattia e l’adattamento psicologico alla gestione di questa sono elementi fondamentali per consentire alle persone di mantenere traiettorie di vita che siano positive, soddisfacenti e capaci di sostenere la loro motivazione al coinvolgimento nel percorso clinico-assistenziale.
Se l’obiettivo di promozione dell’engagement è condiviso tra persone portatrici di bisogno di salute, professionisti e team assistenziale e decisori politici, allora appare cruciale dotarsi di strumenti e dispositivi atti a verificare le condizioni generali-relazionaliorganizzative-istituzionali sufficienti a garantire e a promuovere un percorso di engagement.
È auspicabile una reale riconfigurazione culturale e organizzativa delle pratiche socio-sanitarie e socioassistenziali a favore dell’inserimento di occasioni non estemporanee di valutazione e monitoraggio dell’engagement.
Ritorna alla scheda informativa della Conferenza di Consenso
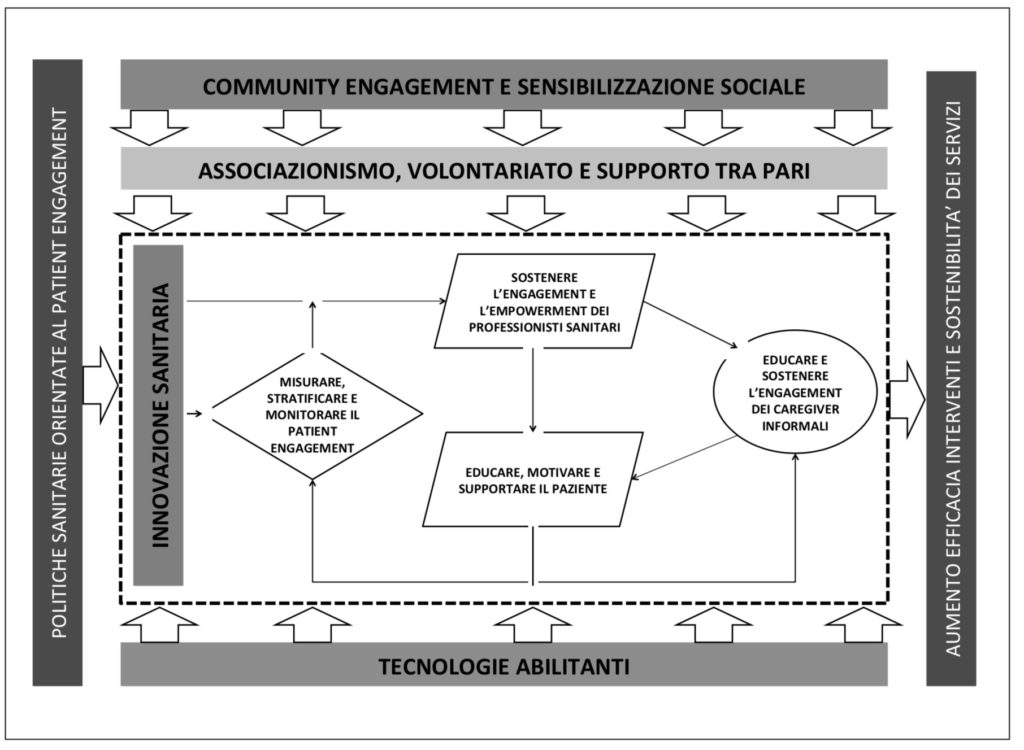
È necessario evitare un approccio semplificante che riduca l’engagement a una questione individuale, pertanto bisogna sviluppare un “ecosistema” di azioni di engagement che possano agire a molteplici livelli: individuale, interpersonale, organizzativo, socio-comunitario e politico/istituzionale (figura 2).
Figura 2. Ecosistema per la promozione dell’engagement
Definire e implementare gli interventi orientati da un solido modello teorico di engagement e specificamente guidato dalla definizione proposta nel presente documento. A tal proposito, in letteratura si riscontrano solo due interventi aventi queste caratteristiche, ossia Flourish (http://www.insigniahealth.com/products/flourish) – sviluppato nel contesto americano – e PHEinAction – sviluppato nel contesto italiano20.
La valutazione dell’engagement va promossa attraverso l’adozione e l’implementazione nella routine assistenziale di strumenti di valutazione dell’engagement e interventi di promozione dello stesso (quali scale di assessment, focus group, interventi riflessivi, indagini, ecc.) allineati con le caratteristiche e i bisogni individuali delle persone con malattia cronica e dei loro caregiver informali, nell’ottica di una piena personalizzazione degli interventi assistenziali. È necessario personalizzare interventi e programmi dedicati a educare la persona con patologia cronica a sostegno della sua motivazione giocando un ruolo attivo nel percorso sanitario e favorendo auto-consapevolezza e assunzione di responsabilità. Sulla base dei dati/esperienze emerse dal gruppo di lavoro vengono suggerite:
- educazione terapeutica assistenziale e peer education;
- strategie motivazionali quali la motivational interviewing;
- implementazione di interventi di counselling psicologico per aumentare la motivazione e l’autoconsapevolezza (strategie dell’enrichment, medicina narrativa, medical humanites e mindfulness).
Per sensibilizzare, formare e coinvolgere i professionisti sanitari e il team assistenziale è necessario promuovere una “cultura dell’engagement” attraverso azioni concrete, quali:
- fornire, a partire dai curricula formativi universitari e nella formazione continua, conoscenze e competenze specifiche di promozione dell’engagement nella pratica clinica quotidiana;
- promuovere il benessere e l’engagement del professionista sanitario e motivarlo verso iniziative di promozione dell’engagement;
- promuovere team assistenziali multiprofessionali e multidisciplinari nonché la comunicazione e l’allineamento tra i diversi attori per una migliore presa in carico della persona e una reale continuità dell’assistenza (possibili strategie: interprofessional education, problem based learning, ricorso a pazienti esperti come sensibilizzatori e formatori; implementazione di consultazioni multidisciplinari-interprofessionali per una migliore presa in carico della persona; tecnologie come facilitatrici per comunicazione e la condivisione di dati clinici fra i professionisti).
Relativamente ai caregiver informali/familiari sono necessarie risorse che garantiscano efficacia, sostenibilità e continuità di interventi nel lungo periodo, sostegno emotivo ed educazione alla famiglia della persona e alla sua rete informale di supporto affinché diventino risorsa del sistema socio-sanitario. Il gruppo di lavoro ha identificato questi possibili interventi: educazione terapeutica assistenziale e peer education, per una formazione di natura pedagogica al sapere, saper fare e saper essere nell’ambito dell’engagement, counselling psicologico per aumentare la motivazione e l’autoconsapevolezza dei caregiver informali.
Modelli, processi e pratiche dell’organizzazione socio-sanitaria andrebbero riconfigurati al fine di una presa in carico personalizzata e di una migliore continuità socio-assistenziale attraverso:
- integrazione dei servizi di assistenza e cura; strategie quali l’istituzione di case manager, di piani di cura personalizzati e le tecnologie possono favorire la continuità socio-assistenziale;
- coinvolgimento delle persone già nelle fasi di progettazione e implementazione dei servizi a loro dedicati (approcci di service co-design/coproduzione dei servizi sanitari);
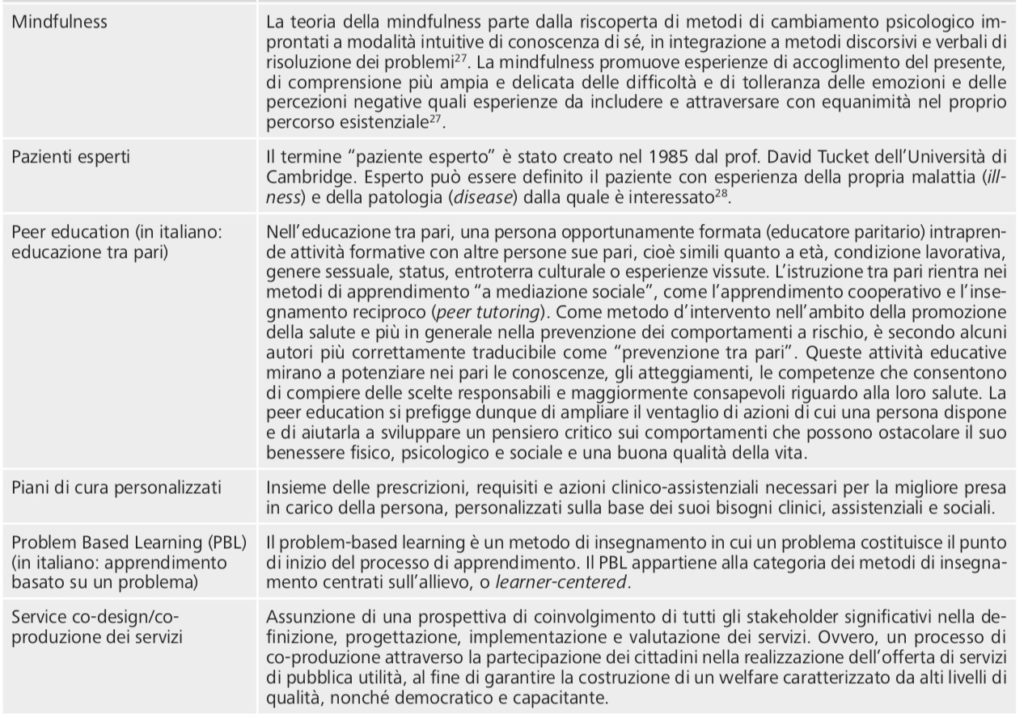
- attivazione di percorsi e interventi nei contesti organizzativi secondo la logica dell’expansive learning organizzativo. Per una visione più completa dei principali approcci di intervento, si veda la tabella 2.
Glossario dei principali approcci e metodologia di intervento per l’engagement
La valorizzazione e il sostegno del ruolo delle associazioni di persone con patologia cronica o le organizzazioni civiche nell’“ecosistema” di promozione dell’engagement è a beneficio dell’assistito, dei suoi caregiver informali/familiari e del sistema socio-sanitario stesso, sia in termini di tutela dei diritti sia di incentivatore della conoscenza ed esercizio dei doveri delle persone tutelate grazie al loro contributo insostituibile nella realizzazione del proprio piano di salute.
Infine, va considerata la promozione di iniziative di informazione e sensibilizzazione sociale e dell’o- pinione pubblica sul valore dell’engagement. La società, in particolare le reti tra pari, può avere un ruolo cruciale nella promozione dell’engagement della persona e del caregiver informale. Iniziative di sensibilizzazione sociale, di informazione sul valore dell’engagement, oltre che una trasparente disamina delle difficoltà incontrate dalle persone nel processo di engagement sono auspicabili. Campagne di sensibilizzazione e informazione, anche secondo l’approccio del marketing sociale, possono essere utili al raggiungimento di questo obiettivo.
Motivazioni
Nonostante sia riconosciuto a vari livelli il valore dell’engagement nel percorso sanitario, sociale e socio-assistenziale, esiste una mancanza di soluzioni codificate ed evidence-based realmente capaci di favorire l’engagement. Spesso le iniziative di promozione dell’engagement rischiano di essere frammentate; appare invece di primaria importanza optare per strategie multicomponenziali per lavorare in modo sinergico e personalizzato sulle varie dimensioni.
Le strategie di promozione dell’engagement possono variare a seconda delle condizioni cliniche e gravità dei sintomi: risulta importante adottare un approccio sistemico che tenga conto di potenziali barriere a diversi livelli.
Una visione sistemica degli interventi può rispondere in maniera più efficace alla complessità dell’engagement, evitando una visione riduzionistica con erogazione di interventi frammentati e scarsamente coordinati. L’engagement dovrebbe divenire parte integrante dei modelli organizzativi che prevedono la realizzazione della continuità dell’assistenza nel trattamento delle patologie croniche con il potenziamento di azioni “out of office”, ossia contesti alternativi, legati alle situazioni di vita delle persone, alla loro sensibilità e interessi appaiono funzionali a essere integrati nelle strategie di promozione dell’engagement.
L’adozione di strumenti di valutazione del livello di engagement della persona con patologia cronica e/o del suo caregiver informale costituisce una strategia cruciale per superare la logica del “one size fits all” e muoversi invece nella direzione di azioni modulabili e sintonizzabili in progress lungo il percorso clinico-assistenziale della persona.
Strumenti consolidati di educazione della persona portatrice di bisogno di salute possono essere importanti risorse per l’engagement se adeguatamente personalizzati e riprogettati alla luce della definizione di engagement condivisa e di misure di valutazione scientifica dell’engagement.
Implementare in modo sistematico momenti di misurazione del livello di engagement, dei bisogni e delle preferenze dei diversi attori (persona con malattia cronica, caregiver, operatori sanitari) consente di personalizzare gli interventi e potenziarne l’efficacia.
Il coinvolgimento di operatori sanitari all’interno di questo mutamento culturale e il supporto alla loro acquisizione di conoscenze e competenze per la promozione dell’engagement risulta fondamentale perché essi assumano consapevolezza di tale obiettivo come potenziatore del percorso assistenziale, sanitario e del sociale.
Promuovere l’engagement dei familiari e dei caregiver informali, mediante specifici interventi di educazione e sensibilizzazione, costituisce una risorsa per potenziare l’efficacia dell’intervento preventivo o terapeutico. Focalizzarsi esclusivamente sulle persone è riduttivo e impreciso, soprattutto nel contesto italiano, nella maggior parte dei casi la persona con malattia cronica non è sola in occasione dell’incontro con gli operatori sanitari, né tanto meno è sola nel farsi carico della gestione della sua salute.
Laddove il caregiver diviene parte attiva nel team assistenziale e assume consapevolezza circa il valore del proprio ruolo, contribuisce all’aumento delle potenzialità di successo terapeutico degli interventi nel breve e lungo periodo, il malessere o modalità iperprotettive di porsi nei confronti dell’assistito, inoltre, possono minare la capacità della persona con patologia cronica di partecipare attivamente al percorso di assistenza e cura.
Le associazioni di persone con patologia cronica, di caregiver e di volontari possono fungere da collante delle diverse funzioni e organizzazioni che hanno in carico la gestione della persona con malattia cronica. Esse costituiscono una fonte inestimabile di educazione, supporto informativo, pratico e soprattutto emotivo per le persone e le loro famiglie.
Ritorna alla scheda informativa della Conferenza di Consenso
Quesito 4 – Qual è il ruolo delle nuove tecnologie nella promozione dell’engagement?
Le tecnologie possono essere considerate come abilitanti il processo di engagement e integrative ad altre strategie di intervento non tecnologiche. L’intervento tecnologico è a supporto dell’engagement, non sostitutivo della relazione tra la persona e il suo team assistenziale. Le tecnologie sono da considerare come uno dei possibili mezzi di intervento per promuovere l’engagement, e non un fine in sé. Gli interventi tecnologici di promozione dell’engagement sono da concepire quali integrativi e complementari e non sostituitivi, alle strategie e interventi tradizionali di educazione e sostegno alla persona. L’efficacia degli interventi tecnologici è infatti funzione della relazione di assistenza e cura.
È necessario evitare, inoltre, il rischio che esse siano sviluppate e utilizzate esclusivamente come una “imposizione dall’alto” proposta dal sistema socio-sanitario alla persona con malattia cronica. Le tecnologie dovrebbero essere progettate come graduali e personalizzabili sulla base dello specifico livello di engagement misurato preventivamente tramite strumenti adeguati, derivanti dall’analisi dei bisogni di engagement dei diversi attori, per migliorare la personalizzazione dell’intervento tecnologico. È importante coinvolgere gli utenti nell’ideazione e sviluppo delle tecnologie per la salute, cioè promuovere il coinvolgimento degli utenti finali (persone con malattia cronica e caregiver) nella progettazione e implementazione della tecnologia per renderla capace di rispondere a bisogni specifici nelle diverse fasi del percorso di engagement.
È altresì fondamentale sviluppare tecnologie che agiscano in modo sistemico su diversi driver dell’engagement (permette integrazione e connessione di diversi attori dell’ecosistema dell’assistenza e della cura) e acculturare e sensibilizzare strutture sanitarie e operatori nell’adozione di nuove tecnologie per la promozione dell’engagement (iniziative formative, ecc.).
Inoltre, la progettazione e l’implementazione di iniziative tecnologiche di promozione dell’engagement devono essere concepite/ideate in collaborazione con la struttura sanitaria e con i professionisti sanitari per garantire il miglior allineamento di modelli e pratiche assistenziali, con i sistemi informatici attualmente in uso e con le routine/prassi attuali. La struttura sanitaria a sua volta deve promuovere la definizione di politiche, principi e criteri volti a regolamentare la progettazione e l’implementazione di iniziative di promozione dell’engagement, in grado di garantire e tutelare la salute delle persone.
Motivazioni
L’adozione delle nuove tecnologie per rispondere alle esigenze delle persone portatrici di bisogni di salute e dei loro caregiver informali sta diventando sempre più importante per il supporto all’engagement. Esistono, infatti, vari tipi di strumenti e di tecnologie che hanno diversi ruoli e scopi.
Valutazione dell’efficacia, fattibilità nonché mec- canismi di regolamentazione e criteri di certificazio- ne vanno previsti per un uso appropriato di questi strumenti.
Ritorna alla scheda informativa della Conferenza di Consenso
Organigramma della conferenza di consenso
Coordinatore del progetto: G. Graffigna, Università Cattolica del Sacro Cuore, Milano.
Responsabili istituzionali: Università Cattolica del Sacro Cuore, Milano; DG Welfare, Regione Lombardia
Comitato promotore: G. Graffigna, Università Cattolica del Sacro Cuore, Milano; A.C. Bosio, Università Cattolica del Sacro Cuore, Milano; S. Barello, Università Cattolica del Sacro Cuore, Milano; G. Castelnuovo, Università Cattolica del Sacro Cuore, Milano; M. Corbo, Casa di Cura Privata del Policlinico, Milano; G. Riva, Università Cattolica del Sacro Cuore, Milano.
Comitato tecnico-scientifico: E. Anessi Pessina, CERI-SMAS (Centro di Ricerche e Studi in Management Sanitario), Università Cattolica del Sacro Cuore, Milano; R. Bellantone, Università Cattolica del Sacro Cuore, Roma; R. Borgatti, IRCSS Istituto Eugenio Medea, Bosisio Parini, Lecco; A. Celano, APMAR (Associazione Persone con Malattie Reumatiche); A. Cicchetti, ALTEMS (Alta Scuola di Economia e Management dei Sistemi Sanitari), Università Cattolica del Sacro Cuore, Roma; F. Consorti, SIPeM (Società Italiana di Pedagogia Medica); L. Coppola, DG Welfare Regione Lombardia; R. D’Elia, Ministero della Salute, Direzione Generale della Prevenzio- ne; D. D’Ugo, SICO (Società Italiana Chirurgia Oncologica), Università Cattolica del Sacro Cuore, Roma; F. De Lorenzo, European Cancer Patients Coalition, FAVO (Federazione Italiana Associazioni di Volontariato in Oncologia); F. Donatelli, Università di Milano, Istituto Clinico Sant’Ambrogio Gruppo San Donato; A. Fauci, Istituto Superiore di Sanità; F. Giardina, CNOP (Consiglio Nazionale Ordine degli Psicologi); P. Iannone, Istituto Superiore di Sanità; D. Mannino, AMD (Associazione Medici Diabetologi); D. Mari, Fondazione IRCSS Ca’Granda – Ospedale Maggiore Policlinico, Università di Milano; V. Mastrilli, Ministero della Salute, Direzione Generale della Prevenzione; P. Mocarelli, IRCCS Fondazione Don Gnocchi; E. Molinari, Università Cattolica del Sacro Cuore, Milano, Istituto Auxologico Italiano; F. Molteni, Villa Beretta – Presidio di Riabilitazione dell’Ospedale Valduce; A. Muratore, SICO (So- cietà Italiana Chirurgia Oncologica); G. Muttillo, IPASVI (Infermieri Professionali, Assistenti Sanitari e Vigilatrici di Infanzia); G. Perseghin, SID (Società Italiana Diabetologia); G. Pintori, Inversa Onlus (associazione italiana per i pazienti affetti da idrosadenite suppurativa -acne inversa-); E. Previtali, AMICI Onlus (Associazione Nazionale per le Malattie Infiammatorie Croniche dell’Intestino); W. Ricciardi, Istituto Superiore di Sanità; E. Rizzato, Fondazione SPP (Scuola di Sanità Pubblica); E. Santoro, IRCCS – Istituto di Ricerche Farmacologiche “Ma- rio Negri”; G. Spata, FNMCeO (Federazione Italiana Ordine dei Medici); M. Tessarollo, Residenze Anni Azzurri (Gruppo KOS); R. Valdagni, IRCCS Istituto Nazionale dei Tumori.
Gruppi di lavoro
Gruppo di lavoro sulla definizione del patient engagement: A. Bertoni, Università Cattolica del Sacro Cuore, Milano; S. Donato, Università Cattolica del Sacro Cuore, Milano; S. Gilardi, Università di Milano; C. Guglielmetti, Università di Milano; M. Lastretti, Ordine degli Psicologi del Lazio; L. Lombi, Università Cattolica del Sacro Cuore, Milano; S. Ostuzzi, ALO- MAR (Associazione Lombarda Malati Reumatici); G. Pitacco, ASUIT (Azienda Sanitaria Universitaria Integrata di Trieste); M. Savarese, Università Cattolica del Sacro Cuore, Milano; E. Vegni, Università di Milano; N. Visalli, AMD (Associazione Medici Diabetologi).
Gruppo di lavoro sulla misurazione del patient engagement: S. Barello, Università Cattolica del Sacro Cuore, Milano; D. Bettega, Fatebenefratelli Ospedale Sacra Famiglia Erba (Como); F.Lucchi, Azienda Ospedaliera Spedali Civili Brescia; M. Magri, IPASVI Milano, Lodi, Monza e Brianza (Infermieri professionali, assistenti sanitari e vigilatrici di infanzia); M. Pozzi, Fatebenefratelli Ospedale Sacra Famiglia Erba (Como); L. Provenzi, IRCSS Istituto Eugenio Medea, Bosisio Parini, Lecco.
Gruppo di lavoro sulla promozione del patient engagement: M. Annoni, Fondazione Umberto Veronesi; M. P. Arnaboldi, Servizio di Psichiatria e Psicologia Medica (SPPM) – Organizzazione Socio-psichiatrica Cantonale (OSC), Lugano (TI – CH) – Lega Ticinese contro il Cancro (LTC); L. Bellardita, IRCSS Istituto Nazionale Tumori; C. Carzaniga, GITIC (Gruppo Italiano Infermieri di Area Cardiovascolare); A. Castaldo IRCSS Istituto Piccolo Cottolengo Don Orione; L. Garrino, SIPeM (Società Italiana di Pedagogia Medica); M. Gorli, Università Cattolica del Sacro Cuore, Milano; M. Gulizia, ANMCO (Associazione Nazionale Medici Cardiologi Ospedalieri); A. Lotti, SIPeM (Società Italiana di Pedagogia Medica); J. Menichetti, Università Cattolica del Sacro Cuore, Milano; M.L. Mottes, Diabete Forum; A.D.P.Mi Onlus (As- sociazione Diabetici della Provincia di Milano); N. Piana, CURIAMO (Centro Universitario di Ricerca Interdiparti- mentale Attività Motoria), Università di Perugia; G. Quaglini, Parkinson Italia Onlus; G. Scaratti, Università Cattolica del Sacro Cuore, Milano; M. Tettamanti, GITIC (Gruppo Italiano Infermieri di Area Cardiovascolare); P. Varese, FAVO (Fede- razione Italiana Associazioni di Volontariato in Oncologia)
Gruppo di lavoro sulle nuove tecnologie per il patient enga- gement: S. Bigi, Università Cattolica del Sacro Cuore, Milano; D. Bruttomesso, SID (Società Italiana di Diabetologia); L. Del Campo, FAVO (Federazione Italiana Associazioni di Volontariato in Oncologia); S. Franco, Istituto Superiore di Studi Sanitari, Giuseppe Cannarella; A. Mazzone, FADOI (Federazione delle Associazioni dei Medici Internisti Ospedalieri); G. Palumbo Villa Beretta – Presidio di Riabilitazione dell’Ospedale Valduce; D. Pero AIMAC (Associazione Italiana Malati di Cancro); G. Pintori, Inversa Onlus (associazione italiana per i pazienti affetti da idrosadenite suppurativa – acne inversa); G. Polvani, Università di Milano, IRCSS Centro Cardiologico Monzino; E. Santoro, IRCCS – Istituto di Ricerche Farmacologiche “Mario Negri”; S. Triberti, Università Cattolica del Sacro Cuore, Milano; A. Tzannis, Università Cattolica del Sacro Cuore, Milano.
Panel della giuria: G. Damiani, Policlinico Universitario Agostino Gemelli, Università Cattolica del Sacro Cuore, Roma (Presidente); A. Aglione, FAVO (Federazione Italia- na Associazioni di Volontariato in Oncologia); G. Artioli, Arcispedale Santa Maria Nuova – IRCCS di Reggio Emilia; F. Avolio, Agenzia Regionale Sanitaria della Puglia; Euro- pean Innovative Partnership for Active Healthy Ageing; C. Colombo, IRCSS Istituto di Ricerche Farmacologiche Mario Negri, Milano; S. Leone, AMICI Italia Onlus (Associazione Nazionale per le Malattie Infiammatorie Croniche dell’Intestino); M.C. Ghiotto, Regione Veneto; B. Mazzoleni, Commissione Nazionale IPASVI (Infermieri Professionali, Assistenti Sanitari e Vigilatrici di Infanzia); R. Mete, Istituto Superiore di Studi Sanitari Giuseppe Cannarella; P. Mosco- ni, IRCSS Istituto di Ricerche Farmacologiche Mario Negri, Milano; S. Nardi, CnAMC (Coordinamento nazionale delle Associazioni di Malati Cronici); C. Pinto, AIOM (Associa- zione Italiana Oncologia Medica); P. Quintaliani, SIN (So- cietà Italiana Nefrologia), FIR (Fondazione Italiana Rene); G. Sanna, METIS FIMMG (Federazione Italiana Medici di Medicina Generale); S. Tonolo, ANMAR (Associazione Nazionale Malati Reumatici); A. Virzì, Società di Medicina Narrativa.
Comitato di Scrittura: F. Avolio, Agenzia Regionale Sanitaria della Puglia; European Innovative Partnership for Active Healthy Ageing (coordinamento); G. Artioli , IPASVI Emilia-Romagna (Infermieri Professionali, Assistenti Sanitari e Vigilatrici di Infanzia), Università di Parma; S. Leone, AMICI Italia Onlus (Associazione Nazionale per le Malattie Infiammatorie Croniche dell’Intestino); P. Mosconi, IRCSS Istituto di Ricerche Farmacologiche “Mario Negri”, Milano.
Centro di coordinamento scientifico-organizzativo – Segreteria Scientifica: G. Graffigna, Università Cattolica del Sacro Cuore, Milano – S. Barello, Università Cattolica del Sacro Cuore, Milano
Segreteria organizzativa: S. Barello, Università Cattolica del Sacro Cuore, Milano; J. Menichetti, Università Cattolica del Sacro Cuore, Milano; M. Savarese, Università Cattolica del Sacro Cuore, Milano.
Indirizzo per la corrispondenza: Prof. Guendalina Graffigna – Facoltà di Psicologia – Centro di Ricerca Engage Minds Hub Università Cattolica del Sacro Cuore Largo Gemelli 1 – 20123 Milano – E-mail: guendalina.graffigna@unicatt.it
Ritorna alla scheda informativa della Conferenza di Consenso
Bibliografia
- StrongK,MathersC,LeederS,BeagleholeR.Preventing chronic diseases: how many lives can we save? Lancet 2005; 366: 1578-82.
- Suhrcke M, Nugent RA, Stuckler D, Rocco L. Chronic disease: an economic perspective. London: The Oxford Health Alliance: 2006.
- WeilAR.Thepatientengagementimperative.HealthAff2016; 35: 56.
- SistemaNazionaleperleLineeGuida-IstitutoSuperiore di Sanità. Manuale metodologico. Come organizzare una conferenza di consenso. SNLG, 2009. Disponibile all’indirizzo http://www.snlg-iss.it/manuale_metodo- logico_consensus
- Jaccard J, Jacoby J. Theory construction and model- building skills: a practical guide for social scientists. A Pract Guid Soc Sci 2010; 6: 140-1.
- Castro EM, Van Regenmortel T, Vanhaecht K, Sermeus W, Van Hecke A. Patient empowerment, patient partici- pation and patient-centeredness in hospital care: a concept analysis based on a literature review. Patient Educ Couns 2016; 99: 1923-39.
- WalkerLO,AvantKC.Strategiesfortheoryconstruction in nursing. Upper Saddle River, NJ: Prentice Hall, 2011.
- HaaseJE,BrittT,CowardDD,LeidyNK,PennPE.Simul- taneous concept analysis of spiritual perspective, hope, acceptance and self‐transcendence. Image J Nurs Schol- arsh 1992; 24: 141-7.
- Moher D, Liberati A, Tetzlaff J AD; PRISMA Group. Pre- ferred reporting items for systematic reviews and meta analyses: the PRISMA statement. Ann Intern Med 2009; 151: 264-9.
- DownsSH,BlackN.Thefeasibilityofcreatingachecklist for the assessment of the methodological quality both of randomised and non-randomised studies of health care interventions. J Epidemiol Community Health 1998; 52: 377-84.
- AubutJA,MehtaS,CullenN,TeasellRW;ERABIGroup; Scire Research Team. A comparison of heterotopic ossi-fication treatment within the traumatic brain and spinal cord injured population: an evidence based systematic review. NeuroRehabilitation 2011; 28: 151-60.
- Hibbard JH, Stockard J, Mahoney ER, Tusler M. Development of the Patient Activation Measure (PAM): con- ceptualizing and measuring activation in patients and consumers. Health Serv Res 2004; 39 (4 Pt 1): 1005-26.
- GraffignaG,BarelloS,BonanomiA,LozzaE.Measuring patient engagement: development and psychometric properties of the patient health engagement (PHE) scale. Front Psychol 2015; 6: 274.
- Duke CC, Lynch WD, Smith B, Winstanley J. Validity of a new patient engagement measure: the Altarum Con- sumer Engagement (ACE) MeasureTM. Patient 2015; 8: 559-68.
- Hibbard JH, Collins PA, Mahoney E, Baker LH. The de- velopment and testing of a measure assessing clinician beliefs about patient self-management. Heal Expect 2010; 13: 65-72.
- Greene J, Sacks RM, Hibbard JH, Overton V. How much do clinicians support patient self-management? The de- velopment of a measure to assess clinician self-manage- ment support. Healthc 2017; 5: 34-9.
- Barello S, Graffigna G, Pitacco G, Mislej M, Cortale M, Provenzi L. An educational intervention to train professional nurses in promoting patient engagement: a pilot feasibility study. Front Psychol 2017; 7: 2020.
- Zwicker D. Preparedness for caregiving scale. Mov Dis- ord 2010; 56: 1-2.
- DeCampLR,LeifheitK,ShahH,etal.Cross-culturalvalidation of the parent-patient activation measure in low income Spanish- and English-speaking parents. Patient Educ Couns 2016; 99: 2055-62.
- Menichetti J, Graffigna G. “PHE in action”: development and modeling of an intervention to improve patient engagement among older adults. Front Psychol 2016; 7: 1405.
- Hettema J, Steele J, Miller WR. Motivational interview- ing. Annu Rev Clin Psychol 2005; 1: 91-111.
- GuilbertJJ.Therapeuticpatienteducation.Educationfor Health 2000; 13: 419.
- Engeström Y. Expansive learning at work: toward an ac- tivity theoretical reconceptualization. J Educ Work 2001; 14: 133-56.
- Freeth D. Interprofessional education. In: Swanwick T (ed). Understanding medical education. Hoboken, NJ: John Wiley & Sons, 2010.
- CNMR(CentroNazionaleMalattieRare).Conferenza di Consenso “Linee di indirizzo per l’utilizzo della Medicina Narrativa in ambito clinico-assistenziale, per le malattie rare e cronico-degenerative”. Disponibile su: http:// www.iss.it/cnmr/index.php?lang=1&id=2562&tipo=82
- ChiapperinoL,BonioloG.Rethinkingmedicalhumani- ties. J Med Humanit 2014; 35: 377-87.
- Ludwig DS, Kabat-Zinn J. Mindfullness in medicine. J Am Med Assoc 2008; 300: 1350-2.
- Recchia G, Barbon Galluppi R, Mazzariol S, Taranto C. Paziente esperto, da passeggero a co-pilota della ricerca terapeutica? Recenti Prog Med 2016; 3: 15-6.
- FesteC,AndersonRM.Empowerment:fromphilosophy to practice. Patient Educ Couns 1995; 26: 139-44.
- Aujoulat I, d’Hoore W, Deccache A. Patient empower- ment in theory and practice: polysemy or cacophony? Patient Educ Couns 2007; 66: 13-20.
- Bissonnette JM. Adherence: a concept analysis. J Adv Nurs 2008; 63: 634-43.
- Sackett DL, Haynes RB, Gibson ES, Taylor DW, Roberts RS, Johnson AL. Patient compliance with antihyperten- sive regimens. Patient Couns Health Educ 1978; 1: 18-21.
- NutbeamD.Theevolvingconceptofhealthliteracy.Soc Sci Med 2008; 67: 2072-8.
- MojaEA,VegniE.Lavisitamedicacentratasulpaziente. Roma: Raffaello Cortina Editore, 2000.
- Swan M. Health 2050: the realization of personalized medicine through crowdsourcing, the quantified self, and the participatory biocitizen. J Pers Med 2012; 2: 93- 118.
- Charles C, Gafni A, Whelan T. Shared decision-making in the medical encounter: what does it mean? (Or it takes, at least two to tango). Soc Sci Med 1997; 44: 681- 92.
- Elwyn G, Frosch D, Thomson R, et al. Shared decision making: a model for clinical practice. J Gen Int Med 2012; 27: 1361-7.
- Domecq JP, Prutsky G, Elraiyah T, et al. Patient engagement in research: a systematic review. BMC Health Serv Res 2014; 14: 89.
Ritorna alla scheda informativa della Conferenza di Consenso